Желтая лихорадка у детей
Желтая лихорадка — острое трансмиссивное (передающееся кровососущими членистоногими) инфекционное заболевание вирусной природы, которое распространено в тропических регионах Южной Америки и Африки, и проявляющееся геморрагическим синдромом, желтухой и нефропатией.
Виды желтой лихорадки у детей:
- городская;
- лесная;
- неуточненная.
Эпидемиология
Желтую лихорадку (ЖЛ) распространяют дикие животные и заболевшие люди. Среди диких животных резервуарами вируса являются ежи, муравьеды, леницы, обезьяны и проч. Переносят инфекцию также комары. Восприимчивость к болезни всеобщая. Заболевание проявляется эпидемическими вспышками.
Заразиться ребенок может, если на его слизистые оболочки или поврежденную кожу попала кровь больного или умершего от желтой лихорадки (ЖЛ) человека. От заражения до проявления симптомов проходит около 3-6 дней.
Классификация
Желтая лихорадка, проходящая по типичной форме, имеет циклы. Их три. Первый – начальный, лихорадочный период, это фаза гиперемии. Второй – период падения температуры, ослабления болезни – это фаза ремиссии. Третий – период венозного стаза.
Клинические формы
Клинических форм три, они различаются по тяжести проявлений болезни. Легкая форма проявляется транзиторной лихорадкой, головными болями. Среднетяжелая форма желтой лихорадки проявляется головной болью, лихорадкой, тошнотой, кровотечениями из носа, при этом фиксируют положительные сосудистые пробы, незначительную протеинурию, субклинический подъем билирубина, боли в спине, эпигастральные боли, рвот, головокружения, светобоязнь. При тяжелой форме проявляется сильная головная боль, лихорадка, интенсивная рвота, боли в спине, олигурия, желтуха. Также существует злокачественная форма желтой лихорадки у детей, при которой у ребенка отмечают гипотермию, кровавую рвоту, желтуху, геморрагический синдром, шок или коматозное состояние.
Что провоцирует / Причины Желтой лихорадки у детей:
Возбудителем является арбовирус группы В из семейства Togaviridae. К нему восприимчивы морские свинки, обезьяны, летучие мыши.
Патогенез (что происходит?) во время Желтой лихорадки у детей:
Вирус изначально базируется в регионарных лимфоузлах, где размножается во время инкубационного периода. После этого вирус ЖЛ проникает в кровеносную систему, вирусемия длится 2 суток. Он распространяется по крови, досягая почек, печени, костного мозга, селезенки. У больного ребенка происходит развитие ДВС-синдрома (диссеминированное внутрисосудистое свёртывание), как и при других геморрагических лихорадках).
Патоморфология
Максимально изменена печень (происходит некроз гепатоцитов с формированием телец Каунсильмена). Наблюдается увеличение почек, они становятся желтоватыми, на разрезе видна жировая дистрофия.
Обследования выявляются множественные кровоизлияния в легких, желудочно-кишечном тракте, перикарде, геморрагии и периваскулирные инфильтраты в головном мозге.
Симптомы Желтой лихорадки у детей:
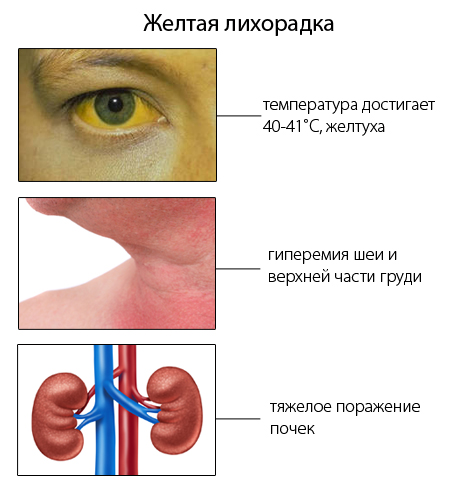
Заболевание имеет острое начало, температура достигает 40—41 ˚С. Лицо с покраснениями, одуловатое, фиксируется гиперемия шеи и верхней части груди, припухлость губ. Также больные жалуются на головную и мышечную боль. Для начала болезни характерны такие симптомы: тошнота и рвота с кровью, выраженный геморрагический синдром, кровоточивость десен, желтуха, гипотония, нарушение сознания, бред, тяжелое поражение почек, коллапс. При поражении почек возникает протеинурия, анурия, желчные пигменты, цилиндрурия, азотемия. Смертельные исходы случаются на 6-7 сутки болезни вследствие уремической или печеночной комы.
Диагностика Желтой лихорадки у детей:
Желтая лихорадка у детей определяется с помощью специфической диагностики – методов РСК, РН, РТГА, ИФА с раздельным определением специфических антител классов TgM и lgG.
Лечение Желтой лихорадки у детей:
Специфическая терапия желтой лихорадки у детей не разработана. Применяют лечение симптоматики антипиретиками, анальгетиками, противорвотными средствами. Также симптоматическое лечение включает борьбу с шоком, геморрагическим синдромом.
Назначают противовирусный препарат рибавирин. В процессе лечения необходим серьезный контроль над показателями крови, поскольку прием препарата может привести к дозозависимой гемолитической анемии, а в итоге – к летальному исходу. Для лечения желтой лихорадки у детей проводят также инфузионную терапию.
Профилактика Желтой лихорадки у детей:
Профилактические меры начинаются со строгого эпидемиологического наблюдения на территории, где регистрируются случаи желтой лихорадки (ЖЛ). Должны проводиться плановые истребления комаров, которые переносят вирус. Транспортные средства, прибывающие из мест эпидемий, должны проходить дезинсекцию. Профилактика включает применение индивидуальных и коллективных средств защиты от комаров, карантинную изоляцию не иммунизированных против желтой лихорадки (ЖЛ) лиц, прибывающих из мест, где есть случаи болезни, иммунизацию населения против данного заболевания.
Вакцинопрофилактика
Вакцина против желтой лихорадки это ослабленный живой вирус штамма НД, выращенный на куриных эмбрионах. В 1 дозе вакцины (0,5 мл) содержится не менее 1000 ЛД50 вируса, а также следовые количества белка куриного яйца и неомицинаили полимиксина.
Вводят под кожу одна дозу детям старше 9-ти месяцев, которые выезжают в страны, где бывают эпидемии желтой лихорадки. После вакцинации в организме формируется напряженный иммунитет на 10 и более лет. Врачи решают вопросы о ревакцинации, исходя из индивидуальных случаев.
В теории повторная вакцинация показана лишь серонегативным детям и взрослым, но если обследование на специфические антитела невозможно, врачи принимают решение ввести повторную дозу вакцины, в особенности если интервал между вакцинациями более 10 лет.
Вакцина против желтой лихорадки у детей практически никогда не вызывает аллергии. Лишь в крайне редких случаях возникают умеренная лихорадка, миалгии и недомогание.
Противопоказания такие же, как и при введении других живых вакцин: иммунодефициты, беременность, иммунодепрессивная терапия, тяжелые аллергические реакции на яичный белок, неомицин или полимиксин.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
