Токсоплазмоз у детей
Токсоплазмоз у детей является врожденным (при внутриутробном заражение) или приобретенным заболеванием, вызванным паразитами, для которого характерно хроническое течение, поражение ЦНС, миокарда, органов ретикулоэндотелиальной системы*, мышц, глаз.
*Ретикулоэндотелиальная система или система макрофагов — это вид клеток, рассеянных в разных отделах человеческого организма, несущих барьерную (защита от инфицирования) и фагоцитарную (уничтожение патогенных микроорганизмов) функцию и функцию обмена веществ. Больше всего таких клеток сконцентрировано в селезенке, лимфатических узлах и костном мозге.
Что провоцирует / Причины Токсоплазмоза у детей:
Возбудитель заболевания – простейший паразит Toxoplasma gondii семейства трипаносомид. Данный паразит существует в 3 формах: трофозоиты, цисты и ооцисты. Размножение трофозоитов происходит внутриклеточно во всех клетках животных, и обнаруживается в тканях на острой стадии инфекции. Цисты основываются в организме хозяина, создавая собственную оболочку. Они могут сохраняться долгие годы в организме. Большая часть их задерживается в миокарде, скелетных мышцах, ЦНС. Ооцисты поселяются в слизистой оболочке тонкой кишки кошек и выделяются с испражнениями. Ооцисты в благоприятной среде сохраняются до 1 года и более, именно они влияют на передачу инфекции.
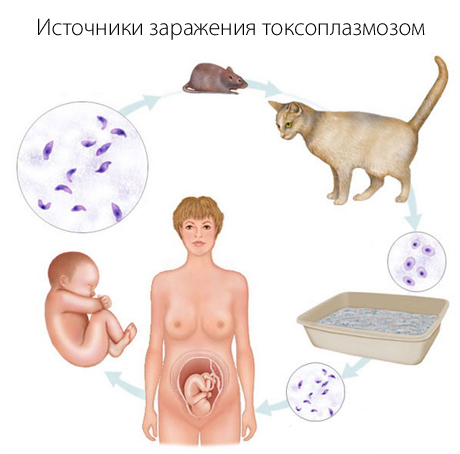
Источниками заражения человека являются животные и птицы. Паразитируя в организме животного, через испражнения токсоплазма попадает во внешнюю среду, становясь причиной инфицирования других животных и людей. Инфицироваться можно через:
- зараженную землю – песочница, кошачий туалет, пикник в парке и прочее;
- грязные фрукты и овощи, находившиеся в непосредственном контакте с инфицированной средой;
- мясные и молочные продукты, содержащие цисты, не прошедшие термическую обработку;
- внутриутробное заражение. Паразит попадает через плаценту и поражает плод, провоцируя тяжелые заболевания мозга и глаз у ребенка. В случае заражения женщины в первом триместре беременности вероятность врожденного токсоплазмоза возрастает до 15-20 %. Беременность протекает в тяжелой форме. Заражение в третьем триместре отражается на детях в 65%. В случае инфицирования женщины до зачатия, за 6 месяцев и более, внутриутробного влияния на плод не будет, а если заражение произошло в период планирования ребенка, непосредственно перед наступлением беременности, появляется риск инфицирования ребенка;
- при переливании крови, если донор болен токсоплазмозом.
Патогенез (что происходит?) во время Токсоплазмоза у детей:
Токсоплазма проникает в организм, далее попадает в лимфоузлы, вызывая их гиперплазию и воспалительно-гранулематозный процесс. Для острой стадии главный симптом – увеличение лимфоузлов. Далее токсоплазмы перемещаются в кровь, которая разносит их по организму, после чего паразиты поселяются в органах и тканях – селезенка, скелетные мышцы, печень, ЦНС, сердце и т.д. В этих органах образуются воспалительные очаги паразитов – цисты, сохраняющиеся на протяжении длительного времени, иногда даже пожизненно, также образуются очаги некроза, приводящие к отложению соли кальция, таким образом, появляются кальцинаты. Для острой формы токсоплазмоза в организме характерно наличие тахизоиты, для случаев подострого и хронического течения – образование цист (наибольшее их количество находят в мышцах и головном мозге). Внутриутробное заражение при гематогенном инфицировании плода приводит к различным повреждениям зависимо от срока беременности и массивности инвазии. В случае инфицирования в первом триместре беременности возникает тяжелый генерализованный процесс, последствиями которого могут стать гибель плода, мертворождение, выкидыши или рождение ребенка с хроническим врожденным заболеванием. Если женщина заразилась на поздних сроках беременности, то у её ребенка наблюдается острая форма токсоплазмоза, поражающая, гепатолиенальную систему и поперечно-полосатую мускулатуру.
Различают нижеприведенные формы врожденного токсоплазмоза у детей:
- Острый врожденный токсоплазмоз. Проявляется симптомами: повышенная температура тела, увеличение печени и селезенки, желтуха, пневмония, миокардит; возможным осложнением является геморрагический синдром.
- Подострый врожденный токсоплазмоз: проявляется симптомом менингоэнцефалита.
- Хронический врожденный токсоплазмоз. Характерны крайне тяжелое течение, различные дефекты развития, выраженные дегенеративные изменения ЦНС с кальцификатами головного мозга. Осложнениями токсоплазмоза ЦНС являются задержка психомоторного развития, эпилептический синдром, глухота, слепота.
Симптомы Токсоплазмоза у детей:
Обе формы токсоплазмоза, как врожденная, так и приобретенная переходят в острое заболевание. У новорожденных наблюдается выраженная интоксикация, лихорадка, озноб, слабость, помутнение хрусталика, развитие косоглазия, пневмония, изменения формы и состояния внутренних органов, нервной системы, экзантема. У детей появляются элементы сыпи, которые состоят из небольших пятен розовой или красной окраски. Сыть обильно выражается на конечностях, внизу живота, её длительность до 2 недель, клонические и тонические судороги, паралич конечностей. Повышенный показатель давления ликвора указывает на токсоплазмоз. Заболевание развивается и прогрессирует, что может привести к летальному исходу в первые 2 недели жизни ребенка.
Диагностика Токсоплазмоза у детей:
В случае подозрения у новорожденного токсоплазмоза необходимо провести комплексное исследование слуховой, зрительной и нервной систем. Для диагностирования заболевания проводится микроскопия возбудителя (проверяется кровь, спинномозговая жидкость, плодные оболочки, пунктат лимфоузлов). Электронная микроскопия позволяет выявить возбудителя в тканях мозга.
Для диагностики также применяются следующие способы:
- Иммунофлюоресценция. Выявление титров IgM. Наличие IgM у новорожденного свидетельствует об инфицировании. IgM определяют через 2 недели после рождения или инфицирования.
- Проба Сэбина-Фельдмана на окрашивание токсоплазм. Решающий тест при обследовании новорожденных. Для его проведения используются парные сыворотки, 4-кратное увеличение титров указывает на наличие острой инфекции.
- Кожная проба с токсоплазмином.
- МРТ головного мозга.
- Биопсия мозга и наличие паразитов в пероксидазно-антипероксидазном тесте.
- Если на ультрасонографии размер латеральных желудочков увеличен, это косвенно указывает на наличие инфекции.
Лечение Токсоплазмоза у детей:
Лечебная терапия токсоплазмоза у детей должна быть комплексной. Лечение может проходить как при беременности – матери и ребенка, так и после рождения малыша, но есть исключения. Беременным с положительными результатами внутрикожной пробы и анализов, но при отсутствии симптомов заболевания лечение не назначается. Беременным женщинам с хроническим токсоплазмозом назначается профилактическая иммунотерапия. Самая большая опасность для беременной скрывается в свежем инфицировании. В таком случае проводится 1-2 курса химиотерапии. Но препараты химиотерапии не рекомендованы для применения в первом триместре, так как большинство из них имеют тератогенное действие на плод (развитие уродств).
Основными препаратами в лечение принято считать антибиотики первого ряда – сулъфадиазин (сульфазин) и пириметамин (хлоридин). К альтернативному препарату относится спирамицин 3 г/сут в течение 3 нед. (при беременности). Клиндамицин 900-1200 мг 3 раза в день внутривенно. Глюкокортикоиды – при токсоплазмозе ЦНС, антибактериальные препараты резерва – азитромицин, кларитромицин.
Острый токсоплазмоз новорожденных и беременных (после 16 недель). Сульфадиазин 100-200 мг/кг в сутки (2-6 г/сут – взрослым) с пириметамином (хлоридин) 2 мг/кг в сутки в течение 3 дней, затем 1 мг/кг в сутки до 25 мг в сутки в течение 4 нед. (взрослым 200 мг в 1-й день, затем 25-50 мг в сутки на 4 нед.).
Профилактика Токсоплазмоза у детей:
Основной профилактикой токсоплазмоза у детей есть скрупулезное соблюдение правил гигиены: мытье рук по возвращению с прогулки, после игр с животными, особенно с кошками, перед приемом пищи. Беременные женщины не должны контактировать с объектами, представляющими потенциальную угрозу, чистка кошачьего туалета должна проводиться только в перчатках. Домашние животные должны проходить проверку на наличие у них антител к токсоплазмам. Для профилактики хронического врожденного токсоплазмоза назначают сульфадиазин 100 мг/кг ежедневно, пириметамин 1 мг/кг каждые 2 дня и лейковорин 5 мг/кг каждые 2 дня. Профилактическое лечение продолжают до 1 года. Для токсических эффектов назначают лейковорин (кальция фолинат) по 5 мг в сутки через день (женщинам по 10 мг в сутки). Поддерживающая терапия проводится сочетанием этих препаратов в течение 3-4 мес.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
