Сахарный диабет у детей
Сахарный диабет у детей – болезнь, которая может проявляться у детей любого возраста, характеризуется хроническим повышением уровня глюкозы в крови. Она относится к эндокринным нарушениям.
Течение сахарного диабета зависит от возраста больного и от провоцирующих факторов. Более тяжелое течение болезни у маленьких детей.
Сахарный диабет у детей часто относится к первому типу. Плацдармом для его развития служит генетическая предрасположенность, а поводом для развития – перенесенное инфекционное вирусное заболевание. Уровень глюкозы в крови натощак должен быть от 3,3 до 5,5 ммоль/литр. Если фиксируют показатель 10 и более моль-литр, это говорит о неспособности почек всасывать глюкозу из мочи в кровь, что называется процессом реабсорбции. Это является причиной появления сахара в моче. Сахар, как известно, притягивает воду, потому логичный процесс – увеличение количества мочи. Ребенок «бегает по-маленькому» часто, и часто пьет воду и другие жидкости.
Вирус повреждает поджелудочную железу, она вырабатывает меньше инсулина, чем нужно. Без него глюкоза не может нормально усваиваться как в детских, так и во взрослых организмах. Возникает несколько парадоксальное на первый взгляд состояние: в крови находится большое количество глюкозы, но в клетки она не поступает, потому начинается клеточный голод, что ведет к похудению ребенка.
При снижении уровня гликемии поджелудочная железа перестает подавать в кровь инсулин, выделяет глюкагон. Его действие противоположное действию инсулина. Глюкагон провоцирует распад белка в мышцах, из-за него в организме вырабатывается всё больше глюкозы. Глюкагон также провоцирует ускоренный распад жиров. Формирующиеся свободные жирные кислоты попадают в кровь, их используют инсулинзависимые ткани – печень и мышцы. Если голодание долгое, то клетки начинают питаться котоновыми телами, которые формируются в печени ребенка.
У детей также может быть диабет второго типа – инсулиннезависимый. Но такие случаи довольно редки. При нем уровень инсулина в крови ниже нормы.
Что провоцирует / Причины Сахарного диабета у детей:
Причины возникновения диабета на 100% не ясны. Корни возникновения болезни заключаются во влиянии наследственной предрасположенности, вирусной инфекции и иммунологических нарушений. У детей перед развитием диабета бывает скрытый период, врачи его называют латентным. Он недлительный. Мать и отец могут обратить внимание, что ребенок пьет много воды и часто ходит в туалет, особенно отклонение от нормы видно в ночное время.
Вирусные инфекции
Причинами сахарного диабета у детей могут стать вирусные инфекции, которые губительно влияют на клетки поджелудочной железы, которые продуцируют инсулин. Наиболее яркие примеры таких болезней:
- свинка (вирусный паротит)
- краснуха
- вирусный гепатит
- ветряная оспа
Некоторые вирусные инфекции могут осложниться диабетом. К примеру, если ребенок переболел краснухой, у него повышается риск возникновения сахарного диабета примерно на 20%. Если у ребенка нет наследственной предрасположенности к рассматриваемой болезни, то вирусные инфекции не окажут выше описанного влияния.
Наследственные факторы
Если у ребенка есть родственники с сахарным диабетом, то его риск заболеть повышается. Если мать и отец оба имеют такой диагноз, то диабет рано или поздно диагностируют и ребенку. Если у брата или сестры малыша выявлен диабет, то у ребенка вероятность болезни примерно 25%. Но важно помнить, что наследственная расположенность – это еще не гарантия развития сахарного диабета у детей. От родителя ребенку может не передаться дефектный ген. Есть случаи, когда из близнецов только у одного обнаруживали рассматриваемое заболевание.
Также стоит отметить, что при наличии наследственного фактора и отсутствия вирусной инфекции диабет может не развиться. Такие болезни как аутоиммунный тиреоидит, гломерулонефрит, волчанка, гепатит могут иметь осложнение – сахарный диабет. Перечисленные болезни относят к группе аутоиммунных.
Переедание
Диабет второго типа может быть вызван повышенным аппетитом, перееданием, что ведет к набору жировой массы ребенком. У тех детей и взрослых, которые имеют нормальную массу тела, диабет возникает менее чем в 8 случаях из 100, а при избытке массы тела риски повышаются. Если масса тела больше нормы на половину, то частота заболеваний диабетом равна 60%.
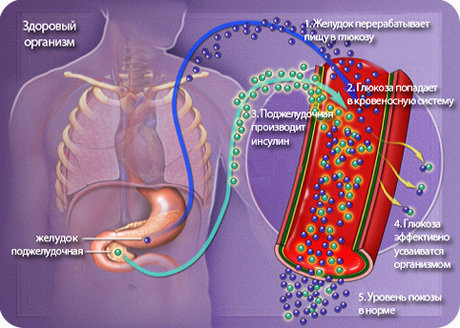
Путь глюкозы в организме здорового человека,
который нарушен при сахарном диабете у ребенка
Патогенез (что происходит?) во время Сахарного диабета у детей:
Диабет I типа – это иммуноопосредованный диабет. В случае заболевания деструкция (разрушение) бета-клеток приводит к полному дефициту инсулина в организме больного. Такая форма диабета обозначается различными терминами: диабет I типа, диабет с ювенильным началом, инсулинозависимый сахарный диабет (ИЗСД). Заболевание является результатом аутоиммунного разрушения бета-клеток поджелудочной железы. Маркеры иммунной деструкции бета-клеток включают аутоантитела к инсулину (IAAs), аутоантитела к островковым клеткам (ICAs), аутоантитела к тирозин-фосфатазам 1А-2 и IA2b и аутоантитела к декарбоксилазе глютаминовой кислоты (GAD66).
Один, но чаще несколько видов, этих аутоантител присутствует у 85-90% пациентов во время первоначального обнаружения гипергликемии (увеличения содержания сахара в крови) натощак. Заболевание имеет абсолютную ассоциацию с HLA (главным комплексом гистосовместимости человека), связанную с генами В и DQA. Кроме того, на течение болезни влияют гены DRB. Эти аллели HLA-DR/DQ могут быть как предрасполагающими, так и протективными (защитными). Показательно, что после перенесенной вирусной инфекции сильно увеличивается частота проявления сахарного диабета I типа. В частности, это особенно характерно для вируса Коксаки В4, относящегося к этиологическим факторам (движущей силе) I типа сахарного диабета. Воспаление инсулиты (островков поджелудочной железы) приводит к повреждению бета-клеток и снижению в них выработки (синтеза) инсулина. Доказано, что реакция Т-клеток, которая направлена против вирусных антигенов (чужеродных для организма веществ), способна затронуть и клеточные антигены самих островков. А это приводит к повреждению клеток.
Главное значение в развитии каскада иммунологических реакций, которые приводят к деструкции бета-клеток, принадлежит макрофагальным элементам, являющихся, в том числе элементами структуры островков Лангерганса. Под влиянием химических агентов и вирусов на поверхности бета-клеток экспрессируется антиген. Этот антиген распознается макрофаги (тип белых кровяных клеток, участвующих в борьбе с инфекциями) как чужеродный. Затем вместе с Т-хелперами макрофаги выбрасывают лимфокины и интерлейкины (IL-1, TNF, бета-интерферон), активирующие иммунокомпетентные клетки (клетки, входящие в состав иммунной системы). Как результат этих процессов – появление аутоантител к цитоплазматическим и поверхностным антигенам бета-клеток островков поджелудочной железы.
Некоторые из антител могут быть использованы в роли маркеров сахарного диабета I типа (JCA, GAD-67, GAD-65). Так как аутоиммунная деструкция имеет скрытый характер течения, то с момента начала этих реакций до клинических проявлений (гибели 80-90% бета-клеток) проходит довольно длительный период. Клинически возникновение сахарного диабета I типа – это конечный этап процесса деструкции островковых клеток. В случае раннего обнаружения этого процесса и при адекватной терапии процесс повреждения клеток возможно предупредить и остановить. Доказано, что начатое на ранней стадии болезни лечение иммуносупрессантом циклоспорином А способно основательно уменьшить вероятность развития сахарного диабета I типа после виремии (явления проникновения вируса в кровь в острый период инфекционной вирусной болезни). Для этой формы диабета очень различны проявления прогрессирования разрушения бета-клеток.
У одних пациентов (чаще всего у детей) он бывает быстрым. Нередко у детей и подростков в манифестации заболевания (развитие выраженных клинических проявлений болезни после ее бессимптомного или стертого течения) может наблюдаться кетоацидоз (кетоацидоз - отравление ацетоном (кетонами) эндогенного происхождения, то есть выделяющимися в самом организме). У иных пациентов гипергликемия натощак умеренная. Но в случае присоединения стрессов или инфекций она может быстро смениться выраженной гипергликемией и/или кетоацидозом.
Однако иногда у больных, чаще всего у взрослых, но в некоторых случаях и у детей, остаточная функция бета-клеток может сохраняться на уровне, который достаточен для того, чтобы кетоацидоз не возникал довольно продолжительный период. Большая часть пациентов с такой формой диабета (диабет I типа) в итоге становятся инсулинозависимыми и находятся в постоянном состоянии риска отравления кетонами. На последней стадии заболевания выделение (секреция) инсулина крайне мала или вовсе отсутствует. Это проявляется очень низким или даже неопределяемым уровнем С-пептида плазмы.
Иммуноопосредованный диабет чаще всего возникает в детском или подростковом возрасте. Но он может развиться и у взрослых, и даже 90-летних стариков.
К аутоиммунной деструкции бета-клеток могут привести множество генетически предрасполагающих факторов. Но также не исключено влияние факторов внешней среды, в настоящее время недостаточно изученное.
Хотя у пациентов редко диагностируют ожирение, его наличие вполне совместимо с диабетом. Больные диабетом I типа нередко склонны и к другим аутоиммунным заболеваниям, например, витилиго, тиреоидит Хашимото, болезнь Грейвса, болезнь Аддисона и пр.
Диабет II типа определяют как ИНСД – инсулинонезависимый сахарный диабет, «диабет со взрослым началом». Название применяется к больным, у которых наблюдается резистентность к инсулину (нечувствительность к инсулину) и обычно относительная (а не абсолютная) недостаточность инсулина. Большинство больных с этой формой страдают от ожирения, которое само по себе может стать причиной определенной степени инсулинрезистентности.
У некоторых больных, не наблюдается ожирение по традиционным критериям массы, но может быть повышенный процент жира, распределенного по большей части в абдоминальной области (в области живота). При этом типе диабета весьма редко спонтанное развитие кетоацидоза. Его возникновение обычно связано со стрессом, являющимся результатом другого заболевания (например, инфекции). Сахарный диабет ІІ типа очень часто долгие годы не диагностируется, поскольку гипергликемия развивается постепенно, а ее ранние стадии нередко выражены недостаточно, и больной не может заметить классические симптомы диабета. Но все же такие пациенты находятся в зоне повышенного риска микро- и макрососудистых осложнений.
У больных с сахарным диабетом II типа уровни инсулина могут быть нормальными или даже повышенными. Этот фактор дает возможность предполагать, что они имели бы еще более высокие показатели в случае высокой гликемии, если бы бета-клетки функционировали нормально. Поэтому секреция инсулина у таких пациентов неполноценна. Она недостаточна для компенсации инсулинрезистентности. Нечувствительность к инсулину способна уменьшиться в том случае, если будет снижена масса тела и/или проведена фармакотерапия гипергликемии. Но инсулинорезистентность крайне редко восстанавливается до показателей нормы.
Риск возникновения и развития II типа диабета возрастает в связи с такими факторами как ожирение, возраст и недостаточная физическая активность. Ему чаще всего подвержены женщины с предшествовавшим сахарным диабетом беременных, а также пациенты, страдающие от гипертонии и дислипидемии (нарушения обмена липопротеидов и жиров, что приводит к повышению или снижению их содержания в крови). Частота его возникновения варьируется в разных этнических и расовых подгруппах. Жизненно важно контролировать не только на обмен глюкозы, но и нарушение липидного обмена, сердечно-сосудистую патологии, инфекции, ожирение, гипертонию, побочные эффекты терапии, исключить курение.
Окончательно патогенез сахарного диабета II типа не выяснен. В гораздо большей мере, чем аутоиммунная форма сахарного диабета I типа он ассоциирован с генетической предрасположенностью организма. Но генетика этой формы диабета весьма сложная и на данный момент четко не определена.
Патогенез ангиопатий, являющихся наиболее значимыми вторичными осложнениями сахарного диабета
Избыток глюкозы в сосудах крови, с одной стороны, приводит к повышению ее агрегации (прилипанию) к стенкам сосудов. Кроме того, усиливается активность окислительных процессов в лейкоцитах. В результате такого сочетания нагнетается разрушительное действие клеток иммунной системы по отношению к собственным сосудам, которые не успевают восстанавливаться.
Эти процессы приводят к формированию незрелых по своей структуре сосудов. Их функциональность снижена, а прилипание (агрегация) различных веществ, в особенности жиров, к стенкам этих сосудов, наоборот, существенно повышается. Помимо того, увеличение количества глюкозы в крови сопряжено с повышением концентрации в ней веществ (муко- и гликопротеидов), способных легко выпадать в соединительные ткани, образуя при этом гиалино-склерозирующее вещество. В силу того, что в поврежденных сосудах образовываются «свободные ниши», гиалин, в сочетании с избытком жировых веществ, заполняет их в русле крови. Таким образом возникает атеросклероз, который становится наиболее серьезным отдаленным осложнением при сахарном диабете.
В свою очередь, атеросклероз – главная причина, приводящая к возникновению сердечно-сосудистой недостаточности. Кроме того, атеросклероз становится причиной образования аневризм (расслоения) сосудов. А они – своеобразная «мина замедленного действия». Это происходит оттого, что разрыв аневризмы в магистральных сосудах – причина мгновенной смерти пациента. И это, к сожалению, непреложный факт: если аневризма образована, ее разрыв неизбежен. Вопрос в том, когда это произойдет. Согласно общепринятому мнению, большинство осложнений при сахарном диабете ( и даже летальный исход), связаны с формированием и развитием ангиопатий (сосудистых расстройств).
Симптомы Сахарного диабета у детей:
Первые сигналы болезни у детей
С точки зрения современной диабетологии, период, когда пациент обильно пьет воду – это уже весьма поздний срок для установления диагноза. В это время поджелудочная железа ребенка уже не в состоянии вырабатывать количество инсулина, достаточное для усвоения сахара. Организм, испытывая подобного рода голод, начинает активно задействовать резервные возможности, крайне перегружаясь. Некоторые признаки дают возможность предположить скрытое развитие диабета уже на раннем этапе. Своевременное обращение к эндокринологу и лабораторные обследования, подтверждающие нарушения в работе поджелудочной железы и снижение выработки инсулина, к сожалению, не может предотвратить у ребенка возникновение диабета. Но в этом случае развитие заболевания можно будет существенно замедлить, и таким образом сберечь силы детского организма, которые очень нужны для получения образования, взросления и работы.
Признаки возникновения диабета
1. Повышение потребности в сладком (происходит потому, что клетки тканей и органов начали хуже его усваивать, но потребность в норме сохраняется).
2. Человек трудно переносит длительные перерывы между едой, а также обострено чувство голода, могут ощущаться характерные, как называемые, голодные головные боли.
3. Уже через 1,5-2 часа после приема пищи ощущается слабость.
Эти первые признаки предполагаемой болезни, как легко заметить, возможны у достаточно большого количества и детей, и взрослых. Действительно, редкий ребенок не любит сладкое. И очень многие охотно поспят после вкусного обеда. Но именно эти признаки должны послужить поводом для скорейшего обращения к эндокринологу. И прежде всего, это необходимо тем детям, чьи родственники страдают диабетом. При этом не имеют значения ни степень родства, ни возраст возникновения заболевания.
Таким же образом нужно поступить родителям, если указанные признаки выявлены у ребенка на фоне определенных кожных заболеваний. Такими болезнями могут быть:
- Ихтиоз – рыбья чешуя, ксеродерма, заболевание кожи, характеризующееся резким усилением рогообразования и замедленным отторжением рога.
- Нейродермит – нейро-аллергическое заболевание кожи, первым и ведущим симптомом которого является зуд; видимые клинические проявления на коже развиваются позже.
- Пиодермия – гнойное поражение кожи, возникающее в результате внедрения в неё гноеродных кокков. Одна из наиболее распространённых кожных болезней.
- Упорный фурункулез – образование чирьев на коже – мучительное и тяжелое заболевание, вызываемое гноеродными бактериями.
Кроме того, сигналом к посещению эндокринолога могут быть парадонтит (заболевание, повреждающее мягкие ткани и кости) и ухудшение зрения. Вполне вероятно, что эти патологии являются видимым следствием пока невидимого развития диабета. И визит к врачу-эндокринологу поспособствует своевременному подтверждению или опровержению диагноза.
Симптомы сахарного диабета у детей сходны с проявлениями заболевания у взрослых. Среди них особенно показательными считаются следующие:
1. Резкое снижение веса.
2. Сильная жажда.
3. Чрезмерное выделение мочи (более 2-3 л в сутки)
4. Неспособность к концентрации внимания, повышенная утомляемость.
5. Тяжелое течение инфекционных заболеваний.
К сожалению, родители не всегда могут заметить указанные симптомы, а это представляет некоторую сложность при выявлении у детей сахарного диабета. Но хотя выявить симптомы диабета у ребенка весьма сложно, существуют характерные признаки, способные помочь в постановке диагноза. Одним из наиболее важных проявлений считается энурез (ночное недержание мочи). В случае сахарного диабета больной ребенок выделяет в 2-4 раза больше мочи, чем здоровые дети.
Кроме того, у детей, страдающих от сахарного диабета более частыми бывают различные поражения кожи, в частности, фурункулез, зудит кожа и т.п.
Сахарный диабет у грудных детей проявляется расстройством пищеварения (рвота, диарея, запор). Ребенок, больной диабетом, беспокойный, жадно и много сосет грудь, пьет воду. Из-за того, что моча сладкая, пеленки и белье становятся хрустящими и жесткими. Указанные симптомы часто можно наблюдать при среднем или даже тяжелом течении болезни. В случае легкой формы заболевания у больных детей может практически не быть жалоб или признаков. Поэтому диагноз ставится на основании результатов анализов для определения уровня сахара в моче и в крови.
Диагностика Сахарного диабета у детей:
Сахарный диабет у детей диагностируют, если:
- проявляются классические симптомы: полидипсия, полиурия, снижение веса ребенка, кетонурия, гипергликемия
- уровень глюкозы на голодный желудок составляет более 6,7ммоль/л
- гликемия натощак менее 6,7ммоль/л
Если случаи трудны для диагностики, а также чтобы выявить нарушение толерантности кглюкозе, проводится проба снагрузкой глюкозой. Определяют содержание глюкозы вкрови натощак и после приема внутрь 75г глюкозы, растворенной в250–300мл воды. Для определения содержания нужно брать кровь из пальца ребенка каждые полчаса на протяжении 2 часов, то есть таких взятий в сумме будет 4.
В случаях здоровья и нормальной толерантности к глюкозе гликемия натощак меньше 5,6ммоль на литр, а между 30-й в90-й минутой теста— менее 11,1ммоль/л, спустя 2 часа после приема глюкозы гликемия менее 7,8ммоль на литр крови.
О нарушении толерантности организма к глюкозе говорят, если если гликемия натощак менее 6,7ммоль/л, между 30 и90 минутой равна или менее 11,1ммоль/л ичерез 2ч колеблется между 7,8 и 11,1ммоль/л.
Лечение Сахарного диабета у детей:
Лечение сахарного диабета у детей должно быть комплексным, включая диету, физические упражнения и лекарственные средства.
Физические упражнения
Они помогают снизить уровень сахара в крови ребенка и повысить чувствительность тканей организма к инсулину. Нагрузки должны быть дозированы. А чрезмерная физическая активность может спровоцировать гипогликемические состояния у ребенка.
Также при включении в режим для малыша физических упражнений нужно давать ему дополнительные углеводы до занятия, во время нагрузке и после нее. Но это всё должно быть сугубо по рекомендации врача. Периодически нужно контролировать глюкозу в крови, сдавая тесты, чтобы видеть улучшения или ухудшения.
Диета при сахарном диабете у детей
Питание – важная составляющая комплексного лечения диабета у ребенка. Диета должна отвечать критериям сбалансированности по углеводам, белкам и жирам, витаминам и минералам. При этом условии развитие ребенка будет нормальным. Углеводная нагрузка должна быть исключена, чтобы течение болезни было более или менее легким.
Если у вашего ребенка диагностировали сахарный диабет, нужно давать ему как можно меньше таких продуктов и блюд:
- картофель
- хлебобулочные пшеничные изделия
- рисовая каша
- манная каша
Ребенка можно корить кашей не чаще 1 раза в день, причем блюдо говорят из крупы грубого помола: овсяную, гречневую, кукурузную.
Нужно ограничить употребление таких продуктов:
- манная крупа
- рис
- макароны, спагетти
- хлеб (меньше 100 грамм за 24 часа)
В рационе ребенка могут быть овощи (за исключением картошки) в любом количестве. Из овощей готовят различные блюда. При сахарном диабете ребенку нужны ягоды и фрукты, в том числе вишня, черная смородина, яблоки несладких сортов и пр. Нечасто ребенку с диабетом можно давать цитрусовые: мандарины, грейпфруты, апельсины, а также малину, землянику, клубнику.
При сахарном диабете ребенок может кушать фрукты в сыром виде. Из них можно варить компоты. Но в компот нельзя добавлять сахар, допустимы только его заменители (искусственные подсластители, стевия). Среди искусственных заменителей сахара можно выделить такие:
- сукралоза
- цикламат
- аспартам
- сорбит
Стевия в лечении сахарного диабета
Что касается стевии, это растение, которое используют в порошках, экстрактах, чтобы подсластить блюда и напитки. Стевия оказывает положительно влияние на показатели углеводного обмена. Некоторые исследователи говорят о том, что стевия поглощает глюкозу. Снижается количество глюкозы в плазме. Для здоровых людей такой эффект может быть нежелательным, но для диабетиков он является положительным.
Также есть утверждения, что стевия стимулирует выработку инсулина поджелудочной железой. Исследования проводились в 1996, 1997, 2000 годах Jeppersen P и командой. Те же исследователи утверждают, что стевиозид, который содержится в стевии, повышает восприимчивость организма к инсулину.
Запрещенные продукты
- сладкие подливы
- жирные соусы
- соленые и острые соусы
При отсутствии у ребенка болезней почек, которые бывают часто на фоне сахарного диабета, в еду малыша можно добавлять немного лука. Но он категорические запрещен детям, у которых диабет и нарушено функцонирование почек.
Питание должно быть 6 раз в день и более. При составлении рациона учитывайте пожелания ребенка, объем еды, часы приема пищи. Утвердить рацион лучше с врачом, который лечит ребенка.
Лекарственные препараты для лечения сахарного диабета у детей
Большинству детей с таким диагнозом врачи назначают инсулин. Сегодня эффективность доказал инсулин длительного действия, потому ребенку нужно колоть его только 1 раз в день. Бесконтрольный прием инсулина может иметь тяжелые последствия, потому дозировку и схему введения прописывает врач.
Для детей не эффективны привычные для взрослых диабетиков таблетки типа Глипизида и Манинила. Их врачи могут назначить при легкой форме диабета или в качестве вспомогательного средства, чтобы уменьшить инсулиновую дозу или количество инъекций в сутки. Дети, которые вовремя начали лечения и придерживаются диеты, нормально развиваются в психическом и физическом плане.
Профилактика Сахарного диабета у детей:
На первом месте среди профилактических мер стоит правильное питание. Оно включает поддержание водного баланса (поджелудочная железа кроме инсулина должна вырабатывать водный раствор вещества бикарбоната; процесс проникновения глюкозы в клетки требует не только инсулина, но и наличия воды)
Для детей с сахарным диабетом родители должны ввести правило: нужно пить 1 стакан воды утром и перед каждым приемом еды. Это является минимумом. Но необходимой организму жидкостью нельзя считать такие напитки (поскольку клетки считают их едой, а не водой):
- кофе
- газированные воды
- чай
- слабоалкогольные и алкогольные напитки (в случаев диабета у подростков)
- соки (свежие или консервированные)
При избыточном весе, который провоцирует диабет 2 типа, нужно сократить количество потребляемых в день калорий. Обращать внимание нужно не только на углеводы, а на жиры – растительные и животные. Нужно увеличить количество приемов пищи в день, но уменьшить порции и калорийность. Родители должны изучить принципы здорового питания и реализовать их на практике.
Для находящихся в группе риска детей и при начинающихся проблемах с сахаром в крови нужно включать в диету такие продукты:
- свекла
- капуста
- редис
- морковка
- цитрусовые
- зеленая фасоль
- брюква
Физическая активность для профилактики диабета у детей
Физические нагрузки не только снижают риск ожирения. Есть и другие причины полезности физической активности. Глюкоза не застаивается в крови, даже если она находится там в некотором избытке. Каждый день хотя бы пол часа нужно заниматься любым видом спорта. Делать изнуряющие тренировки не обязательно. На протяжении дня можно 3 раза по 10 минут заниматься физической активностью.
У некоторых сразу возникает вопрос: нужно ли покупать абонементы и тренажеры? Это не обязательно. Нужно слегка изменить свои ежедневные привычки. Например, вместо лифта нужно ходить по лестнице. С друзьями лучше не сидеть дома или в кафе, а гулять в парке. Вместо игр за компьютером лучше играть в активные игры. Если до школы добираться сравнительно не далеко, лучше идти к ней пешком, чем ехать на машине родителей или автобусе.
В интернете можно скачать программы для тренировок дома, которые также называются workout-тренировками. Зачастую для них не нужно дополнительное оборудование. такие тренировки родители могут делать вместе со своим ребенком, если у него риск сахарного диабета.
Избегание стрессов
Стрессы являются провоцирующим фактором как сахарного диабета второго типа у детей, так и других болезней. Объясните ребенку, что общаться с отрицательно настроенными людьми не стоит. Если это неизбежно, нужно каждую секунду помнить о самоконтроле и хранить спокойствие. Для этого могут пригодиться тренинги и консультации со специалистами, а также более бюджетный метод – аутотренинги.
Постоянное наблюдение у врачей
Составить график проверок у специалистов может терапевт. Частота зависит от количества воздействующих на организм негативных факторов, которые могут спровоцировать диабет.
Если у ребенка лишний вес, а также ближайшие родственники с сахарным диабетом, нужно проверять уровень сахара постоянно. Это можно делать и в домашних условиях с помощью аппаратов, которые есть почти в каждой аптеке города.
Самолечение сахарного диабета у детей может привести к печальным последствиям. Ведь лечение взрослых и детей отличается. А сильные препараты могут содержать гормоны. Также от приема препаратов почти всегда возникают побочные эффекты, в первую очередь они сказываются на действии поджелудочной железы.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
