Ревматизм у детей
Ревматизм у детей – инфекционно-аллергическое заболевание, известное также под названием болезнь Сокольского—Буйо, характеризуется преимущественным поражением сердца и сосудов. Ревматизм чаще всего прогрессирует и рецидивирует, часто вызывает приобретенные пороки сердца у довольно юных пациентов.
Классификация ревматизма
Согласно современным исследователям, на смену классификации А. И. Нестерова должно прийти другое деление:
- ревматизм 1 — активная фаза
- полиартрит
- эндокардит митрального клапана
- течение острое
- ревматизм 3 – активная фаза
- миокардит
- возвратный эндокардит аортального клапана
- подострое течение
- недостаточность митрального клапана
Что провоцирует / Причины Ревматизма у детей:
Ревматизм (и его рецидивы) возникает из-за инфицирования гемолитическим стрептококком группы А. В некоторых случаев возникновение связывают с L-формами. Была выдвинута токсико-иммунологическая гипотеза, касающаяся патогенеза рассматриваемой болезни. Ревматизм можно рассматривать как распространенный системный васкулит в ответ на стрептококковый антиген (антигены) с повышенной тропностью к тканям сердца.
Важно то, что у штаммов стрептококка, которые вызывали ревматизм у детей, были антигенные субстанции с некоторыми тканями человека и, что важнее всего, с сердцем. Потому стрептококк мог длительно пребывать в организме, есть вероятность возникновения «частичной иммунологической толерантности», когда иммунитет ребенка не вырабатывает достаточно антител для того, чтобы убить стрептококк.
Патогенез (что происходит?) во время Ревматизма у детей:
Патогенез определяется такими моментами:
- токсическое влияние некоторых ферментов стрептококка, которые обладают кардиотоксическими свойствами
- наличие у некоторых штаммов стрептококка антигенных субстанций, общих с сердечной тканью
Некоторые исследователи предполагают, что реакция противострептококковых антител с сердцем может возникнуть, только если ранее менялась ткань сердца. При некоторых формах ревматизма у детей, вероятно, играют роль аутоиммунные реакции. В механизмах повреждения сердца значение может иметь тесная связь путей лимфотока глоточного кольца и средостения, что создает предпосылки тесного контакта стрептококка, проникающего в организм через верхние дыхательные пути, с сердцем.
Симптомы Ревматизма у детей:
Ревматизм диагностируют у детей школьного возраста чаще, чем в других возрастных группах. Первая атака заболевания в основном имеет острое начало, температура повышается до фебрильных значений, возникает интоксикация. За 2-3 недели до этого почти все больные переносят болезнь верхних дыхательных путей. Вместе с поднятием температуры проявляются признаки полиартрита или артралгий.
Для ревматического полиартрита характерны такие симптомы:
- боли в суставах с нарушением функций, летучего характера
- нестойкое, поддающееся лечению поражение средних и крупных суставов
В остром периоде заболевания у большинства детей выявляют признаки поражения сердца, что и является основным критерием при диагностике. Миокардит — самое частое проявление сердечной патологии при этом заболевании. При ревматическом миокардите проявляются такие симптомы:
- ухудшение общего состояния
- бледная кожа
- расширение границ сердца
- глухость тонов (могут быть раздвоены)
- тахикардия или брадикардия
- признаки недостаточности кровообращения (в некоторых случаях)
Чаще всего симптомы не ярко выражены. На сегодня тенденция такова: со стороны миокарда наблюдают умеренные изменения, общее состояние почти не изменено. Более чем в половине случаев в остром периоде обнаруживают эндокардит (поражение клапанного аппарата сердца). В редких случаях при первой атаке ревматизма могут быть поражены оба клапана: митральный и аортальный. Перикард при этом вовлекается в патологический процесс редко. При остром, гиперергическом течении могут встречаться симптомы перикардита, при этом общее состояние ребенка ухудшается.
Помимо сердца, при ревматизме у детей могут быть повреждены другие органы. В последние годы редко наблюдают анулярную эритему и абдоминальный синдром в разгаре болезни. Если поражается нервная система, чаще всего бывает малая хорея. Родители замечают, что ребенок раздражительный, несобранный, бывают непроизвольные движения (более или менее выраженные).
Для рецидивов ревматизма характерны такие признаки:
- атака начинается остро
- симптомы практически совпадают с первой атакой
- ведущей является патология со стороны сердца
Недостаточность митрального клапана – порок, который характеризуется наличием дующего систолического шума на верхушке. Шум приобретает жесткий тембр в некоторых случаях, если недостаточность выражена. После нагрузки шум, как правило, становится более сильным. Давление остается в норме.
Митральный стеноз изолированного типа бывает в редких случаях, в основном при вялом или латентном течении ревматзма у детей. Он характеризуется такими признаками: хлопающий I тон, рокочущий пресистолический шум, митральный щелчок. Чаще стеноз митрального клапана бывает на фоне уже сформированной недостаточности митрального клапана.
Недостаточность аортального клапана при ревматизме характеризуется тем, что выслушивается льющийся диастолический шум, который следует сразу за II тоном и лучше всего выслушивается вдоль грудины слева. Границы сердца расширены влево. Могут быть такие симптомы как «пляска каротид», бледность, увеличение пульсового давления у детей. Но эти симптомы характерны не для начального этапа заболевания.
Стеноз устья аорты как приобретенный порок, чаще всего, присоединяется к недостаточности клапанов аорты. Во втором межреберье справа слышен довольно грубый систолический шум с максимумом в середине систолы.
Другие приобретенные пороки сердца у детей встречаются в очень редких случаях.
Диагностика Ревматизма у детей:
Основными критериями диагностики ревматизма у детей считаются:
- полиартрит
- кардит
- кольцевидная эритема
- хорея
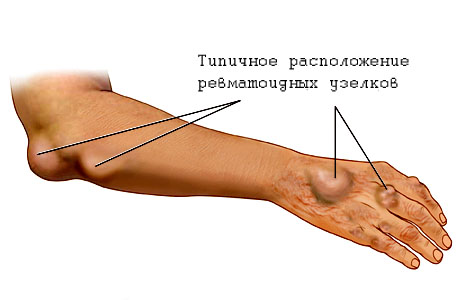
- ревматические подкожные узелки
Дополнительными диагностическими критериями считаются:
- артралгия, лихорадка
- предшествующая ревматическая атака или ревматическое поражение сердца
- боли в животе
- утомляемость
- кровотечения из носа
- повышение проницаемости капилляров
- острые фазовые реакции (лейкоцитоз, С-реактивный белок, повышение СОЭ и уровня сиаловых кислот)
- удлинение интервала P-Q на ЭКГ
Ревматизм у детей жиагностируют, если есть два основные критерия или 1 основной и 2 дополнительных. Лабораторные показатели имеют вспомогательное значение для диагностики этой болезни.
Дифференциальный диагноз в разных случаях проводят с такими болезнями:
- реактивный и ювенильный хронический артрит
- ревматический полиартрит
- инфекционно-аллергическиемиокардиты и состояния, которые могут быть названы тонзиллогенными миокардиодистрофиями
Латентным называют ревматизм, если при самом тщательно собранном анамнезе не удается обнаружить заболевание, которое можно было бы расценить как пропущенную атаку ревматизма. Также не удается современными методами лабораторной диагностики обнаружить даже минимальную активность патологического процесса.
ЭКГ при ревматизме у детей показывает удлинение атриорентрикулярной проводимости и изменение конечной части желудочкового комплекса. Рентгенологические методы показывают уменьшение амплитуды сердечных
сокращений, расширение границ сердца. Также в диагностических целях могут проводить ФКГ.
При недостаточности митрального клапана ЭКГ показывает гипертрофию левого желудочка, иногда — и левого предсердия. ФКГ записывает систолический шум, который максимальный на верхушке. Рентгенологические методы позволяют выявить увеличение сердца влево и сглаженность талии. Но типичная картина на рентгенограмме у детей встречается далеко не во всех случаях. УЗИ показывает дилатацию левых отделов сердца, избыточную экскурсию межжелудочковой перегородки и пр.
При стенозе митрального клапана на ЭКГ видна гипертрофия левого предсердия, на более поздних этапах болезни — правых отделов сердца. Для ФКГ характерно увеличение амплитуды I тона. Рентгенологические методы позволяют обнаружить увеличение левого предсердия, позднее правых отделов сердца и признаки застоя в малом круге кровообращения.
Недостаточность клапанов аорты на ЭКГ проявляется признаками гипертрофии левого желудочка. ФКГ записывает диастолический, лентовидный шум, следующий сразу за II тоном.
Лечение Ревматизма у детей:
Лечение ревматизма у детей проводят в стационаре. В остром периоде болезни пациент обязательно должен придерживаться постельного режима, длительность которого определяет лечащий врач. При легкой форме постельного режима придется придерживаться около 1 месяца. Со 2-3-й недели детям показана лечебная физкультура. Организуйте досуг ребенка, чтобы он не скучал в постели. На помощь придут интересные книги, раскраски, настольные игры, разговоры.
Если у ребенка обычная форма ревматизма, специальная диета не нужна. В случаях, когда врач прописывает гормональную терапию, в рацион нужно добавить продукты с большим содержанием калия:
- капусту
- картошку
- овсяную и гречневую каши
- фрукты
- творог
При недостаточности кровообращения у ребенка с ревматизмом нужно ограничить жидкость и соли в рационе, устраивать разгрузочные дни и т.д.
Что касается медикаментозного лечения ревматизма у ребенка, возбудители-стрептококки можно убить множеством антибиотиков. Но используют в основном пенициллин. Сначала вводят на протяжении 7-10 суток лекарство парентерально, доза составляет 20 000-50 000 ЕД на 1 кг массы тела в сутки. После этого вводят бициллин-5 или бициллин-1 каждые три недели в дозах для дошкольников (первый раз — 750 000 ЕД, второй — 600 000 ЕД), для школьников в два раза больше. Стоит отметить, что при аллергии на пенициллин назначается эритромицин.
Если у ребенка значимое поражение сердца, назначаются глюкокортикоиды и нестероидные противовоспалительные препараты совместно. Лучше всего действует комбинирование преднизолона и ацетилсалициловой кислоты. Если эффект достаточный, снижают дозу через каждые 10 дней по 5 мг.
Негормональные противовоспалительные препараты приписывают ребенку, как правило, параллельно гормональным — ацетилсалициловая кислота в дозе 50-70 мг на 1 кг массы тела в сутки, но не более 2 г. В последнее время при ревматизме у детей применяют метиндол и вольтарен, которые обладают противовоспалительным эффектом.
Если поражение сердца незначительное, процесс не сильно активен, то гормональная терапия для лечения не применяется, врач назначает противовоспалительные препараты в индивидуальной дозировке. Помимо выше описанных методов терапии, нужно витамины, препараты калия, сердечные средства в некоторых случаях. Лечение в стационаре при ревматизме у детей длится от 1,5 до 2 месяцев. После этого нужно лечение в стационаре на протяжении 2-3 месяцев.
Прогноз при ревматизме у ребенка
В последнее время ревматизм всё чаще протекает доброкачественно. Но прогноз всё же серьезный, зависит от исхода поражения сердца. После первой атаки у 10-15% детей формируется порок сердца, после повторных атак этот процент значительно выше. Прогноз ухудшается, если во время атаки ревматизма появляется недостаточность кровообращения. Сердечных поражений можно избежать, если в первые три дня со времени возникновения атаки назначаются эффективные препараты для лечения.
Профилактика Ревматизма у детей:
Чаще всего ревматизм у детей обнаруживается участковыми врачами. Профилактику делят на первичную и вторичную. Первичная направлена на то, чтобы уменьшить вероятность заражения стрептококками. Если уже обнаружена стрептококковая инфекция, важно вовремя ее вылечить, но не самостоятельно, а обязательно обратившись к врачу.
Диспансерное наблюдение
После того, как ребенка выписали из стационара и санатория, пациент должен наблюдаться у детского кардиоревматолога. Заводят контрольную карту диспансерного наблюдения (учетная форма № 30). Ребенка после атаки ревматизма нужно наблюдать постоянно, пока он не достигнет пубертатного возраста и не будете переведен во взрослую поликлинику.
Вторичная профилактика – это круглогодичная бициллиномедикаментозная профилактика. Проводится она с помощью бициллина-1 или бициллина-5, которые одинаково эффективны. В период возникновения ангин, обострений хронического тонзиллита, фарингита, синусита, повторных острых респираторных заболеваний всем больным ревматизмом, несмотря на получаемую профилактику, назначают 10-дневное лечение антибиотиками в сочетании с противовоспалительными средствами — так называемая текущая профилактика ревматизма по методике, описанной в разделе «первичная профилактика».
Если у ребенка непереносимость пенициллина, то бициллиновые инъекции запрещены. Тогда врачи заботятся о другой антибактериальной терапии. Для профилактики имеет значение также санация очагов хронической инфекции. Стоит отметить, что у больных, которые вылечились от ревматизма, применяют радикальные методы санации. В профилактике важны санаторные, климатические факторы, занятия физкультурой, правильное питание, составленный адекватно возрасту рацион. Профилактические меры резко снижают заболеваемость и рецидивирование ревматизма у детей.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
