Корь у детей
Корь у детей — острое инфекционное заболевание, сопровождающееся повышением температуры тела, проявлениями интоксикации, катаром (воспалением) верхних дыхательных путей и слизистых оболочек глаз, пятнисто-папулезной сыпью. Корь может быть осложнена менингитом, энцефалитом, пневмонией, кишечными болезнями и пр.
Эпидемиология
Пока не существовало прививок, предупреждающих корь, эта болезнь встречалась в каждой стране земного шара. Ее смело можно было назвать самой распространенной на земле. Каждые 2 года фиксировался новый подъем заболеваемости, потому что каждый этот период накапливалось достаточное количество восприимчивых к кори взрослых и детей. Заболеваемость не уменьшалась ни в каком из сезонов, подъемы фиксировались зимой, весной и осенью.
Источник инфекции кори – больной человек. В катаральный период больные корью особенно заразны (также – в первый день появления сыпи). Это период течения болезни, когда происходят изменения во рту зараженного ребенка. На третий день болезни дети становятся значительно менее заразными. После четвертого дня с момента появления сыпи с больным можно контактировать без страха заразиться. Высокий шанс заразиться имеют окружающие в последние дни инкубационного периода у зараженного корью человека.
Существует также митигированная корь – легкая форма болезни, при которой симптомы слабовыражены, а сыпь скудная. Но от больного митигированной корью также можно заразиться.
Инфекция передается воздушно-капельным путем. Вирус кори попадает во внешнюю среду из верхних дыхательных путей в процессе кашля, чиханья с капельками слизи. По воздуху он разносится по квартире/дому, попадая в соседние помещения. Он может пересекать коридоры, потому высокий риск заразиться, если больной находится даже в соседней квартире. По вентиляционной или отопительной системе вирус кори может «мигрировать» на верхние этажы многоквартирных домов. Через третьи лица вирус передается крайне редко, потому что склонен погибать, находясь вне человеческих организмов.
Люди (в том числе дети) имеют высокую восприимчивость к кори. 95—96% людей при контакте с больным подхватывают инфекцию. Если корь заносится на территории, на которых долгое время не было коревых эпидемий и где не проводилась вакцинойрофилактика, в таких случаях на данных территориях переболевает большая часть населения.
Когда ребенок переболел корью, у него формируется устойчивый иммунитет. Заболевает корью повторно крайне небольшой процент детей. Пока не была изобретена вакцина от кори, подавляющее большинство детей до 10 лет переболевали корью. Подвержены этой болезни дети 1-5 лет. Новорожденные до 6 месяцев жизнь заболевают в редких случаях. Но после 3 месяцев жизни иммунитет снижается в значительной мере, а после 9 месяцев иммунитет пропадает у 100% детей.
Заразиться могут лишь те новорожденные, чьи матери не перенесли корь в детстве. Также есть вероятность заражения у младенца, находящегося во чреве матери, если мать заболевает корью во время беременности. Последние годы массово проводят иммунизацию против кори, потому этой болезнью чаще заражаются взрослые люди, которые утратили иммунитет или ранее не привитые.
Классификация
Корь делится на типичную и атипичную. Типичная корь выражается во всех симптомах, характерных данному заболеванию.
Типичная корь делится на три формы:
- легкая
- среднетяжелая
- тяжелая.
При атипичной кори симптомы проявляются стерто, а некоторые могут не проявляться. Длительность периодов заболевания может варьироваться. Период высыпания может укоротиться, катаральный период может отсутствовать, этапность высыпания может быть нарушена.
Митигированной называется форма кори, при которой симптомы стертые или очень легкие. Такой формой болеют дети, которые получили иммуноглобулин в начале инкубационного периода. При митигированной кори температура тела нормальная или субфебрильная. Могут отсутствовать пятна Бельского — Филатова — Коплика. Сыпь при митигированной кори у детей необильная и мелкая, может выступать всего на нескольких участках. Катаральные явления могут быть слабо выражены или отсутствовать. Если корью заражается ребенок до 6 месяцев жизни, у него нередко отмечают стертую форму заболевания.
Атипичная корь характеризуется очень выраженными симптомами (геморрагическими, гипертоксическими, злокачественными). Но встречаются они редко. Если ребенка привили живой коревой вакциной, но в крови не образовались антитела, у него болезнь имеет типичное течение со стандартными клиническими проявлениями. Проявления стерты в случае, если в сыворотке крови есть небольшое содержание антител.
Корь может иметь осложнения, появляющиеся в любом из периодов болезни. Они чаще всего означают, что присоединилась вторичная микробная флора. Только осложненная невылеченная вовремя корь приводит к летальному исходу. Осложнения в большинстве случаев связаны с органами дыхательной системы – ларинготрахеобронхиты, ларингиты, пневмонии. С появлелнием сыпи исчезают ларинготрахеиты и ларингиты, появившиеся в продромальном периоде (период между инкубационным периодом и непосредственно болезнью). Они обусловлены вирусным коревым процессом и имеют катаральный характер.
В периоде пигментации (появления сыпи) могут возникать фибринозно-некротические, некротические, язвенные ларингиты и ларинготрахеиты. Но порой они проявляются и в начале заболевания. Они имеют долгое течение, порой волнообразное, сопровождающееся потерей звучности голоса и выраженным сужением гортани. Это вирусно-бактериальное осложнение.
В любом периоде заболевания корью может возникнуть воспаление легких. В период между инкубационным периодом и непосредственно болезнью могут возникнуть ранние пневмонии, которые мало отличаются от изменений в легких, связанных с нарушениями лимфо-и кровообращения, вызываемыми коревым вирусом. Такие изменения называются «легочной корью» или «корью легкого».
Более тяжелое течение – у рано возникших пневмоний. Они характеризуются выраженной интоксикацией. Поражается ЦНС и средечно-сосудистая система больного. Физикальные изменения в легких при этом могут быть выражены не резко.
Ранние пневмонии по течению схожи с бронхопневмонией с наклонностью к слиянию очагов. Поздние пневмонии при заболевании корью возникают в большинстве случаев в периоде пигментации сыпи (после 4—5 дня от начала высыпаний). В наши дни благодаря антибиотикам можно обеспечить гладкое течение пневмонии и быстрое разрешение. В последние годы практически не встречаются эмпиемы и абсцессы при кори.
Частым осложнением кори считается отит. Последние годы это катаральные отиты (очень редко стали встречаться гнойные отиты). Это осложнение берет формируется вместе с началом высыпаний на коже.
Редким осложнением кори считается кератит. К нему склонны дети, у которых авитаминоз или дистрофия, а также те, у кого плохой уход за глазами.
Тяжелым течением и высокой летальностью характеризуются такие осложнения при кори – серозные менингиты и энцефалиты. Редкие случаи, когда корь осложняется энцефаломиелитом с выраженными параплегиями и другими симптомами поражения спинного мозга.
Что провоцирует / Причины Кори у детей:
Возбудителем болезни является вирус диаметром от 120 до 140 нм из семейства Paramyxoviridae, рода Morbillivirus. Вирус кори не содержит нейриминидазы, что отличает его от других парамиксовирусов. Вирус обладает гемагглютинирующей, гемолитической (способность вызывать гемолиз) и симпластообразующей активностью.
К вирусу кори имеют восприимчивость обезьяны, у которых симптомы кори схожи с симптомами этого же заболевания у человека. Во внешней среде вирус нестойкий. В течение 2 часов, находясь при комнатной температуре, вирус погибает. Патогенные свойства теряются уже через 2-4 минуты. Также пагубно на вирус влияет солнечный свет и ультрафиолетовое излучение. Если температура 12—15 °С и вирус находится в высохших каплях слизи, он может жить несколько дней. Из крови и носоглоточной слизи больного ребенка можно выделить вирус кори в продромальном периоде и в первые дни появления сыпи. В 1954 году был найден метод выращивания вируса кори в культуре ткани.
Патогенез (что происходит?) во время Кори у детей:
Вирус попадает в организм через слизистую верхних дыхательных путей ребенка. Предположительно входным путем для вируса может служить и конъюнктива глаза. Первичная репродукция (размножение) вируса кори происходит в подслизистой оболочке и лимфатической системе верхних дыхательных путей. После этого вирус попадает в кровоток. Там он обнаруживается с самого начала инкубационного периода.
В конце продромального периода и в первый день высыпания в крови наблюдают максимальную концентрацию вируса кори. В этот же период большое количество вируса находится в отделяемом слизистых оболочек верхних дыхательных путей. Начиная с третьего дня болезни вирус тяжело обнаружить в крови заболевшего, появляются вируснейтрализующие антитела.
Не так давно было установлено, что вирус может пребывать длительное время в головном мозге, что приводит к переходу инфекции в хроническую или подострую форму. Подострый склерозирующий панэнцефалит (ПСПЭ) также связан с персистирующей коревой инфекцией.
Сыпь на коже появляется в результате нахождения в сосудах больного иммунных комплексов, которые формируются, когда вирусы антигена взаимодействуют с антителами.
Вирус кори приводит к аллергиям. Он способствует появлению бактериальных осложнений, таких как бронхит, гнойно-некротический ларинготрахеит, пневмония и т. д. При заболевании корью вглубь тканей начинает распространяться воспалительный процесс. Захыватывается слизистая бронха, мышечная и перибронхиальная ткань, что приводит к эндомиоперибронхиту.
Когда возникает пневмония, гигантские клетки с ацидофильными включениями появляются в альвеолах. Так выражается специфическая реакция организма на вирус кори. Гигантские клетки с множеством ядер находят также в лимфатических узлах, миндалинах, червеобразном отростке и т. д.
При неусложненной форме кори изменения центральной нервной системы ограничиваются расстройствами кровоциркуляции и лимфоциркуляции в головном мозге, что называется иначе коревой энцефалопатией. Также могут начинаться менингоэнцефалиты и серозные менингиты.
При кори могут наблюдаться афтозный, катаральный или язвенный стоматит. В частых случаях фиксируют поражение слизистой толстой кишки. В продромном периоде могут начаться катаральные коревые колиты.
В результате наслоения стафилоккока возникают фибринозно-некротические и язвенные колиты, некротический/язвенный стоматит, ларингит. Как результат присоединения эшерихиоза или шигеллеза появляется поражение кишечника при кори у детей.
С экссудацией в эпидермисе связана аапулезная сыпь. Что же происходит при этом с клетками эпидермиса? В них начинаются явления некроза, клетки дистрофируются. В пораженных местах эпидермис ороговевает и отторгается. Жпителий после ороговения становится мутным, формируются беловатые мелкие очаги поверхностного некроза.
Симптомы Кори у детей:
От 8 до 10 дней длится инкубационный период при заболевании корью. Иногда он удлиняется до 17 дней. 21 день длится инкубационный период, если в профилактической целью ребенок получил иммуноглобулин. Клиническая картина кори делится на три периода:
- катаральный (продромальный)
- высыпания
- пигментация.
Болезнь начинается с повышенной температуры – до 38,5—39 ˚С. Проявляется катар верхних дыхательных путей ребенка и конъюнктивит. Симптомы, связанные с верхними дыхательными органами, становятся все более явными. Выделения из носа сначала имеют слизистый характер, далее становятся слизисто-гнойными. Родители могут заметить, что голос ребенка осип. Кашель имеет навязчивый, сухой характер. В начале кори порой имеет место синдром крупа.
У ребенка может проявляться светобоязнь, веки отечные, конъюнктива имеет покраснения. Затем могут появляться гнойные выделения. Ухудшается общее состояние ребенка, больного корью. Он ощущает вялость. Дети младшего возраста больше плачут, плохо засыпают, проявляют беспокойство. Аппетит ребенка любого возраста ухудшается. Начало болезни часто знаменуется разжиженным стулом и болями живота. Если случаи более тяжелые, в начале болезни симптомы интоксикации выражены более резко и отчетливо. Могут фиксироваться даже судороги и помрачение сознания.
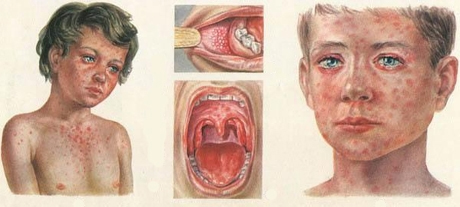
От 3 до 4 дней длится катаральный период кори. Но он также может длиться 5 или 7 дней. В этом периоде на слизистой оболочке шек у коренных зубов, реже на слизистой оболочке губ и десен появляются изменения, которые выглядят как серовато-белые точки размером с зерно мака, окруженные красным. Врачи отмечают, что слизистая становится шероховатой, рыхлой, тусклой и гиперемированной. Этот симптом называют пятнами Филатова-Коштика. Пятна возникают за 1-3 дня до начала высыпаний на коже. Это помогает диагностировать корь до того, как появилась сыпь, отличить катаральные явления в продромном периоде от катара верхних дыхательных путей, который возникает под влиянием других вирусов.
Энантема, выглядящая как мелкие розовато-красные пятна на мягком и твердом небе, появляется именно в катаральном периоде. Также в это же время кожа покрывается точечной уртикарной сыпью, схожей с сыпью при скарлатине.
Сыпь в продроме в большинстве случаев необильно выражена. Как только появляется коревая сыпь, исчезает продромальная. На четвертый или пятый день заболевания имеет начало высыпание пятнисто-папулезной сыпи. Первую сыпь можно заметить за ушами ребенка или на спинке носа. Она выглядит как мелкие розовые пятна, имеющие тенденцию к быстрому увеличению. Порой пятна сливаются, образуя неправильные формы. Сыпь «разрастается» очень быстро, потому после первых суток после начала ею уже покрыта большая часть лица, шеи. Можно также заметить сыпь на груди и спине.
Сыпью на вторые сутки покрывается торс и верх рук, а на третий день сыпью покрыты руки и ноги практически на 100%.
Важный диагностический признак кори – этапность высыпания. При кори сыпью равномерно покрываются поверхности рук (внутренние и наружные), фон кожи при этом не изменяется. В некоторых случаях сыпь может быть лилового, голубого или чёрного оттенка (т. н. геморрагическая). Она может быть сильной (точки сливаются в большие пятна неправильной формы) или настолько скудная, что на коже будут только отдельные небольшие пятнышки.
Лицо больного ребенка опухшее (одуловатое), наблюдается утолщение век, отечность носа и верхней губы. Глаза ребенка краснеют и гноятся, в большинстве случаев – обильные выделения из носа.
В первый день проявления высыпаний температура больного выше, чем в катаральный период. Порой за один-два дня до начала высыпаний на коже температура чуть-чуть снижается, а с началом высыпания поднимается. Повышенная температура фиксируется, пока на коже есть высыпания. Если течение болезни неосложненное, температура приходит в норму на третий или четвертый день после начала высыпаний. Общее состояние ребенка, пока на коже есть высыпания, тяжелое. Он беспокоится, бредит, днем чувствует сонливость. В частых случаях наблюдают кровотечения из носа. В периферической крови анализы показывают снижение количества лейкоцитов (лейкопению). От формы болезни зависит тяжесть интоксикации.
Сыпь при кори довольно быстро темнеет, становится бурой, а затем коричневой, начинается период пигментации. Сыпь пигментируется прежде всего на лице, но остается красной на руках, ногах и торсе. А затем происходит пигментация также на туловище и конечностях, т. е. последовательность пигментации такая же, как и последовательность высыпаний. Пигментация в большинстве случаев держится одну-полторы недели, но порой и дольше. Для этого периода характерно мелкое отрубевидное шелушение. Температура тела возвращается к норме, когда наступает период пигментации, тогда же нормализуется общее состояние больного ребенка. Катаральные явления начинают проявляться слабее, «сходят на нет». Во время выздоровления иммунитет ребенка все еще снижен.
Диагностика Кори у детей:
Диагностика кори – процесс не сложный. От других болезней ее отличает острое начало, усиливающиеся постепенно катаральные явления, появление пятен Филатова-Коплика, конъюнктивит, этапность высыпания пятнисто-папулезной сыпи при неизменном фоне кожи.
Если диагностика вызывает затруднения, используют серологическое обследование заболевшего ребенка с помощью ИФА. Обнаружение специфических антител класса IgM однозначно подтверждает диагноз кори.
Корь у детей до 1 года. Дети при рождении получают от матери антитела (если мать переболела корью), потому в первые 3 месяца шансы заразиться этой болезнью практически сводятся к нулю. Ребенок болеет корью только если его мать не переносила эту болезнь никогда. Корью может заразиться ребенок, если мать подхватила болезнь во время беременности (внутриутробное заражение). При заражении плода вирусом кори трансплацентарным путем на ранних стадиях развития возможен подострый склерозирующий панэцефалит.
Если мать заболела корью на последних неделях, ребенок имеет высокий шанс родиться уже с проявлениями кори, либо болезнь начнет проявляться в первые дни его жизни. Диагностировать врожденную корь довольно непросто, т. к. симптомы могут быть стертыми, или же нетипично яркими. Понять, что у младенца корь, можно только узнав, что у его матери во время беременности была корь. Либо для дигностики используют выявление антител класса IgM при ИФА.
Корь у ребенка до 1 года проявляется теми же симптомами, что и у детей более старшего возраста. Но есть также отличия. Катаральные явления периода продромы (между инкубационным периодом и болезнью) выражены более слабо. В некоторых случаях катаральный период отсутствует, болезнь может начинаться с сыпи на коже. В ряде случаев может отсутствовать симптом Филатова-Коплика, нередко возникает частый жидкий стул.
Период высыпаний проходит у детей до 1 года жизни без особенностей, жтапность высыпания сохраняется. Течение кори у таких маленьких детей более тяжелое, велика вероятность осложнений болезни, например, возникновение отита или пневмонии. Если в условиях стационара отсутствует изоляция, ребенок может подхватить кишечную инфекцию, которая вызвана патогенными или условно-патогенными бактериями. К патогенным относятся, например, шигеллы, саль¬монеллы, эшерихии. К условно-патогенным – клебсиеллы, стафилококк, протей и пр. Часто фиксируют дисбактериоз кишечника.
Лечение Кори у детей:
Лечение кори у детей проходит в домашних условиях в большинстве случаев. Если течение тяжелое – больного госпитализируют. Также госпитализации подлежат дети с осложнениями кори или те, домашние условия которых не позволяют организовать соответствующий уход. Обязательная госпитализация используется для детей до 1 года и детей из закрытых детских учреждений.
Нужно создать хорошие санитарно-гигиенические условия для больного корью ребенка, обеспечить правильный уход. Для выздоровления ребенку необходим свежий воздух и сбалансированное питание. Госпитализируют больных корью детей в мельцеровский незатемненный бокс. Следует обеспечить гигиенический уход за кожей и слизистыми оболочками.
Глаза нужно несколько раз в день промывать теплой кипяченой водой или 2% раствором гидрокарбоната натрия. Когда гной и гнойные корки удалены с глаза промыванием, 3—4 раза в день закапывают раствор ретинола ацетата в масле по 1 — 2 капли. Таким образом склера предохранена от высыхания, предупреждается развитие кератита.
Если губы сохнут и трескаются, их смазывают борным вазелином или жиром. Прочищать нос рекомендуется ватными тампонами, смочив их вазелиновым маслом. Если в носу образовываются корки, нужно капать вазелиновое масло по 1-2 капли три или четыре раза в день. Гигиенический уход за полостью рта и предупреждение стоматита обеспечивает полоскание рта кипяченой водой (для более старших детей) или питье воды по окончанию приема пищи.
Симптоматическую медикаментозную терапию применяют в зависимости от выраженности отдельных симптомов. Врачи прописывают как ибупрофен (нурофен для детей) в качестве жаропонижающего средства. Он дает также обезболивающий, антипиретический и противовоспалительный эффект.
При неосложненной кори лечение антибиотиками не проводится. Детям до 2 лет (особенно тем, у кого ослаблен иммунитет) назначают антибиотики, если течение кори тяжелое, выражена интоксикация и наблюдаются изменения в легких.
После выздоровления у детей наблюдается повышенная утомляемость и нарушение сна. Потому давать им максимальную интеллектуальную и физическую нагрузку крайне не рекомендуется. Для выздоровевшего ребенка нужно обеспечить более длительный сон, систематическое пребывание на свежем воздухе, сбалансированное питание с витаминами.
Если лечение правильное и обеспечен адекватный уход за больным, прогноз благоприятный.
Профилактика Кори у детей:
Больных корью детей изолируют минимум на 4 дня с момента высыпаний. Если болезнь осложнена пневмонией, изоляцию продлевают, она длится минимум 10 дней.
Информацию о заболевшем и о контактировавших с больным передают в соответствующие детские учреждения. Детей, которые не болели корью и контактировали с больным ребенком, не допускают в детсады и школы (первые 2 класса) на протяжении 17 дней со дня контакта. Если дети получили иммуноглобулин в качестве профилактики, они нге допускаются в детсады и ясли до 21 дня. Первые 7 дней от начала контакта ребенок может посещать детское учреждение, поскольку инкубационный период при кори не бывает короче 7 дней. Детей, переболевших корью, а также привитых живой коревой вакциной и взрослых не разобщают.
Специфическая профилактика кори. Используют иммуноглобулин человека нормальный, приготовленный из донорской крови. Его используются для экстренной профилактики (в дозе 3 мл) лишь тем детям, которые контактировали с больным корью, и которым противопоказана прививка вакциной, или детям, которым прививки не показаны в связи с маленьким возрастом. При введении иммуноглобулина не позже 5-го дня от момента контакта, он даст максимальный профилактический эффект.
Активную иммунизацию проводят с помощью живой коревой вакцины, которая изготавливается под руководством А. А. Смородинцева из вакцинного штамма Л-16. Также используются заграничнеы препараты приорикс и MMR. Введение вакцины восприимчивым детям вызывает иммунную реакцию, которая выражается в появленииспецифических коревых антител, у 95—98% привитых.
Антитела накапливаются спустя 7-15 дней после вакцинации. А через 1-2 месяца наблюдается самый высокий уровень антител в крови. Титр антител начинает снижаться спустя 4-6 месяцев после вакцинации ребенка. Длительность иммунитета, приобретенного в результате активной иммунизации, пока не установлена (срок наблюдения до 20 лет).
После введения живой коревой вакцины на 4-15 день может повыситься температура, появится конъюнктивит, катаральные симптомы, иногда появляется также сыпь. Такая реакция обычно длится не дольше двух-трех дней. Вакцинальные реакции не могут послужить опасением заражения окружающих детей и взрослых.
Обязательные прививки против кори живой вакциной проводятся не болевшим корью в 12-месячном возрасте, повторная вакцинация проводится по достижению ребенком 6 лет. Вакцина вводится единоразово под кожу в дозе 0,5 мл. Чтобы не возникали эпидемии кори, 95% детей должны обладать иммунитетом, приобретенным от вакцинации либо в следствие перенесенной болезни. Повсеместное введение активной иммунизации против кори способствовало резкому снижению заболеваемости этой инфекцией, особенно у детей дошкольного и школьного возраста. В условиях массовой активной иммунизации среди заболевших корью увеличивается доля детей старшего возраста и взрослых.
Для экстренной профилактики кори используют живую коревую вакцину, а также чтобы купировать вспышки в детсадах, школах, гимназиях и пр. В этом случае необходима срочная вакцинация всех, кто контактировал с больным (исключение составляют дети до 1 года жизни), у кого нет сведений о перенесенной кори или вакцинации. Вакцинация, проведенная в очаге инфекции и ранние сроки инкубационного периода (до 3-го дня), купирует распространение кори в коллективе. Противопоказаний к прививке против кори нет.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
