Гепатит В у детей
Гепатит В у детей — острое или хроническое заболевание печени, которое вызывает вирус, содержащий ДНК. Путь заражения: парентеральный.
Виды гепатита В по международной классификации:
- острый гепатит В с дельта-агентом (коинфекция) без печеночной комы
- острый гепатит В с дельта-агентом (коинфекция) и печеночной комой
- острый гепатит В без дельта-агента и без печеночной комы
- острый гепатит В без дельта-агента с печеночной комой
Эпидемиология
Гепатиту В подвержены только люди, им не могут болеть животные. Такие инфекции называются антропозными. Вирус переносят вирусоносители без клинических проявлений болезни, но также заразиться можно и от больных с хроническими или острыми формами заболевания.
Согласно неполным данным, в мире в обще числится 300 млн вирусоносителей, из которых 5 млн проживают в России. Самое маленькое количество носителей (до 1%) находится в США, Канаде, Австралии, Центральной и Северной Европе. От 6 до 8% вирусоносителей проживают в Японии, странах Средиземноморья, Юго-Западной Африке. А в Тропической Африке, на островах Океании, в Тайване и Юго-Восточной Азии зафиксировано официально 20-50% вирусоносителей гепатита В.
Основной маркер инфекции – HbsAg – обнаруживается практически во всех жидкостях, выделениях организма инфицированного человека. Например, его выделяют из мочи, крови, спермы, вагинального секрета, грудного молока и т. д. Концентрация вируса максимальна в крови, сперме и слюне больного, потому именно эти жидкости представляют самую большую опасность для здоровых окружающих.
Парентеральный путь передачи инфекции означает, что заражение может произойти при переливании крови, плазмы, альбумина и пр.; при использовании зараженных и непростерилизованных должным образом игл, шприцев, хирургических инструментов и т. д. Есть высокий риск заражения при татуировках, шрамировании, проведении операций, стоматологических операциях, эндоскопическом исследовании, дуоденальном зондировании и других манипуляциях, входе которых нарушается целостность кожных покровов и слизистых оболочек.
Также вирусом гепатита В можно заразиться при сексуальном контакте (если на слизистых оболочках гениталий и на кожных покровах есть микротравмы).
Инфекцию передает и зараженная мать ребенку. Этот путь характерен для регионов, в которых большое количество вирусоносителей. Если мать больна гепатитом на последних трех месяцах вынашивания, то ребенок почти гарантированно родится с гепатитом В. Плод может подхватить инфекцию через плаценту, в ходе родового процесса или после рождения. Через плаценту гепатит В передается лишь в 10 случаях из 100. Риск инфицирования резко возрастает при выявлении в крови матери HBeAg, особенно в высокой концентрации (до 95%). При наличии микротрещин на сосках матери младенец может инфицироваться (вирус попадает с кровью вместе с молоком в организм младенца).
Инфекция особенно широко распространяется, если есть такие факторы как скученность (нахождение в группах), низкая культура общения, низкий санитарно-гигиенический уровень жизни и пр.
Восприимчивость к вирусу высокая, но часто болезнь переносится бессимптомно. Потому учет больных нельзя считать абсолютно точным. После перенесения болезни в организме формируется стойкий иммунитет, действующий всю жизнь. Повторные заболевания очень и очень редки.
Классификация
Болезнь классифицируют по типу, тяжести и течению. Критерии аналогичные таковым при гепатите А. Помимо легкой, среднетяжелой и тяжелой существует злокачественная форма (только при заболевании гепатитом В и дельта).
Течение гепатита В бывает:
- острое;
- затяжное;
- хроническое.
Злокачественной форме подвержены только дети до 1 года. Различают период предвестников (начальный период болезни) и период развития массивных некрозов печени.
Болезнь имеет острое начало, температура тела достигает 38—39 °С, появляются такие симптомы как вялость, резкий упадок сил, понижения тонуса мышц, порой сонливость, которая сменяется приступами беспокойства или двигательным возбуждением.
Для болезни характерны расстройства пищеварительной системы, что проявляется в тошноте, срыгивании (у младенцев), рвоте, порой в жидком учащенном стуле.
Со дня появления желтухи возникает повторная рвота с примесью крови, психомоторное возбуждение, учащенное токсическое дыхание, тахикардия, вздутие живота. Выражен геморрагический синдром, температура повышена, диурез (количество мочи) снижен.
Злокачественные формы болезни отмечается также рвотой «кофейной гущей». Так называют рвотные массы красно-коричневого оттенка, что говорит о внутреннем кровотечении. Также злокачественной форме гепатита В характерны: судорожный синдром, инверсия сна, тахикардия, гипертермия, печеночный запах изо рта, учащенное токсическое дыхание. Печень уменьшается. Затем (или вместе с перечисленными симптомами) сознание затемняется (с клинической симптоматик печеночной комы).
Болезнь можно выявиться с помощью таких биохимических показателей:
- билирубин-ферментная диссоциация;
- билирубин-протеидная диссоциация.
Течение
Течение гепатита В разделяют на острое, затяжное и хроническое. У 90 больных детей из 100 наблюдается острое течение. Острая фаза завершается на 25-30 сутки с начала болезни, более чем у трети детей констатируют выздоровление. У двух третей печень незначительно увеличена, отмечается гиперферментемия.
У 10 детей из 100 наблюдается затяжное течение гепатита В. Гепатомегалия и гиперферментемия продолжаются от 4 до 6 месяцев. В исходе желтушечных форм болезни хронический гепатит не формируется.
Острый манифестный гепатит В у детей обычно заканчивается выздоровлением, функции печени восстанавливаются. Но возможен и фиброз печени или осложнения со стороны желчных путей и желудочно-кишечного тракта.
Что провоцирует / Причины Гепатита В у детей:
Возбудитель болезни—вирус из семейства гепаднавирусов, содержащий ДНК. Вирусы гепатита В именуются также частицами Дейна. Они имеют сферическую форму, диаметр 42 нм.
Вирус содержит 3 антигена: HBcAg, HBeAg и HBsAg. Он имеет устойчивость как к низким, так и к высоким температурам среды. При температуре 100° С вирус инактивируется (погибает) через 2—10 мин. В комнатной температуре он может жить от 3 до 6 месяцев. От 6 до 12 месяцев ВГВ может жить в холодильнике, сохраняя свои свойства. Также до 20 лет вирус хранится в замороженном виде, на 5 лет дольше – в высушенной плазме.
Химическими веществами вирус можно убить не сразу. Понадобится 2 часа, чтобы инактивировать ВГВ 1—2% раствором хлорамина и 7 суток – 1,5% раствор формалина. Нельзя убить вирус гепатита В эфиром, лиофилизацией, ультрафиолетом, кислотами и т. д. При автоклавировании (120°С) активность вируса полностью подавляется через 5 минут, а при воздействии сухого жара (160 °С) — через 2 часа.
Патогенез (что происходит?) во время Гепатита В у детей:
Первый этап патогенеза – заражение организма вирусом. Далее происходит приникновение ВГВ в клетку, размножение и выделение вируса на поверхность гепатоцита, а также в кровь. После этого включаются иммунные реакции, призванные уничтожить вирус; поражаются внепеченочные органы и системы. Вследствие данных процессов формируется иммунитет, вирус уходит из организма, организм выздоравливает.
Иммунные комплексы образуются вследствие накапливания в крови специфических антител, которые связывают антигены вируса. Комплексы фагоцитируются макрофагами и выделяются почками. При этом могут возникать различные иммунокомплексные поражения. Так наступает выздоровление, избавление от вируса.
Если иммунный ответ на антигены вируса адекватный – формируется острая форма гепатита со стандартными циклами, болезнь заканчивается выздоровлением. Если иммунный ответ снижен, не происходит эффективной элиминации инфицированных клеток печени. Как следствие – клинические проявления выражены слабо, возможно развитие хронической формы гепатита В.
Патоморфология
Классификация по морфологическим изменениям позволяет выделить такие варианты острого гепатита В у детей: циклический, массивный некроз печени и холестатический перихолангиолитический гепатит.
При циклической форме гепатита дистрофические, воспалительные и пролиферагивные изменения более выражены в центре долек. При массивном некрозе печени морфологические изменения максимально выражены. При холестатическом (перихолангиолитическом) гепатите максимальные морфологические изменения обнаруживаются внутри печеночных желчных ходов; наблюдается картина холангиолита и перихолангиолита.
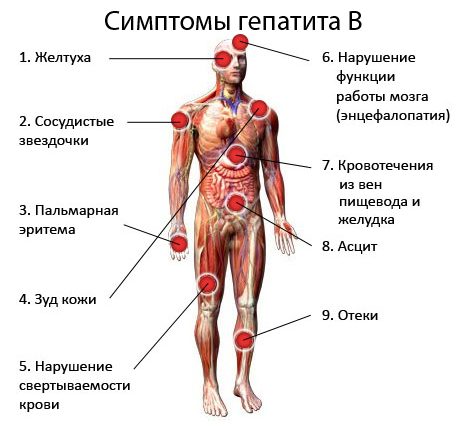
Симптомы Гепатита В у детей:
Типичные случаи болезни делят на четыре периода:
- инкубационный
- преджелтушный
- желтушный
- период реконвалесценции.
От 3 до 6 месяцев длится инкубационный период при данном заболевании. Чаще всего это 2-4 месяца. Редко инкубационный период длится меньше или больше указанного срока. У детей первых месяцев жизни инкубационный период обычно короче, чем у старших детей.
В инкубационном периоде симптомы не проявляются, но в конце его в крови активизируются леченочно-клеточные ферменты, выявляют также маркеры активно текущей инфекции: HBsAg, HBeAg, анти-НВс lgM.
Преджелтушечный период называют начальным. Болезнь развивается постепенно. В 40 случаях из 100 отмечается повышенная температура. В первый день заболевания в большинстве случаев температура нормальная.
Для болезни характерны такие симптомы как слабость в теле, вялость, повышенная утомляемость и плохой аппетит. Иногда они выражены слабо, потому все эти проявления можно не заметить. Начало болезни знаменуется потемнением мочи и светлыми каловыми массами.
Редко, но симптомы начала заболевания могут быть выражены ярко. Появляется тошнота, многократная рвота, кружится голова, появляется сонливость. Могу возникать расстройства пищеварительной системы: снижение аппетита, нежелание принимать любую пищу, запоры, метеоризм (повышенное газообразование), редко – жидкий повторяющийся стул.
В начальном периоде заболевания самыми объективными симптомами являются уплотнение, увеличение и болезненность печени. Преджелтушечный период длится от 2-3 часов до 2-3 недель. Средний срок – 5 суток.
Разгар заболевания называется желтушечным периодом. За 1-2 дня до его начала моча темнее, в большинстве случаев также обесцвечивается кал. Симптомы интоксикации организма при это становятся сильнее. Желтуха проявляется не сразу, наростая на протяжении 5-7 дней. Иногда этот срок удлиняется до 2 недель и более. Кожные покровы могут быть как желтыми, так и желто-красными или желто-зелеными.
Редко проявляется такой симптом как кожные высыпания. Сыпь располагается симметрично на конечностях, ягодицах и туловище, бывает пятнисто-папулезной, красного цвета, диаметром до 2 мм. Такие высыпания называются синдромом Джанотти—Крости.
При тяжелых формах гепатита А на высоте симптомов могут появиться кровоизлияния в кожу – точечные или значительные. Вместе с нарастанием желтухи увеличивается печень с уплотнением края. Также тяжелые формы отличаются развитием анемии в некоторых случаях.
Анализ крови в желтушном периоде показывает нормальное или пониженное количество лейкоцитов. СОЭ в большинстве случаев в норме.
Реконвалесцентный (восстановительный) период характеризуется восстановлением аппетита и двигательной активности. При этом гепатомегалия сохраняется у 50% больных, более чем у 60% больных отмечается незначительная гиперферментемия.
Диагностика Гепатита В у детей:
Признаком гепатита В является 7-дневное и более длительное усиление желтушности кожных покровов и видимых слизистых оболочек. Интенсивная желтуха сохраняется (без нарастания) на протяжении 7-14 дней. Та же динамика и у размеров печени.
Важны такие эпидемиологические данные как гемотрансфузии, перенесенные операции, инъекции и проч., которые были проведены за 3-6 месяцев до проявления гепатита. Важно знать, имел ли заболевший контакт с вирусоносителем или больным с хронической формой гепатита В.
Дифференциальная диагностика
Острый гепатит В отличают от других гепатитов по определенным признакам. Окончательный анализ ставят только с помощью определения в сыворотке крови специфических маркеров.
Объективные трудности могут возникать и при дифференциальной диагностике гепатита В с другими заболеваниями, имеющими на разных стадиях и в разных формах схожую симптоматику.
Лечение Гепатита В у детей:
Следует придерживаться принципов лечения, аналогичных таковым при заболевании гепатитом А. Для гепатита В характерно течение в тяжелой и злокачественной формах. Заболевание может оканчиваться не только выздоровлением, но и переходом в хроническую форму или циррозом. Потому важно, чтобы врач дал конкретные рекомендации, которых следует четко придерживаться.
Дети с легкой и тяжелой формой гепатита В лечатся дома. Конкретные рекомендации по режиму активности, диете такие же, как при гепатите А. Сроки, которые нужно придерживаться этих рекомендаций, при данном виде гепатита длиннее, зависят от течения заболевания.
Если болезнь имеет гладкое течение, ограничения относительно режима активности и диеты могут быть сняты через пол года после начала гепатита В. Через год от начала можно разрешить ребенку занятия спортом.
Медикаментозная терапия – как при гепатите А. При среднетяжелых и тяжелых формах болезни базисную терапию дополняют интерфероном – внутримышечными инъекциями. Срок лечения им – 15 дней. Врачи могут назначить также циклоферон – 10—15 мг/кг.
При тяжелых формах болезни показана детоксикация с помощью гемодеза, реополиглюкина, 10% раствора глюкозы. Также врач может назначить прием кортикостероидных гормонов. Если есть угроза развития злокачественной формы гепатита В, назначают кортикостероидные гормоны, плазму, альбумин, гемодез, ингибиторы протеолиза, лазикс и маннитол. Могут быть показания к назначению гепарина (внутривенное введение).
В комплекс патогенетических средств целесообразно включать и гипербарическую оксигенацию (1—2 сеанса в сутки). Терапия малоэффективна при развитии глубокой печеночной комы.
Если ребенка лечили в стационаре, выписка происходит на 30-40 день болезни. Последующее наблюдение проводится в консультативно-диспансерном кабинете при инфекционном стационаре. Или же наблюдение проводит лечащий врач. Рекомендовано провести первый после выписки осмотр не позже чем через 30 дней, а последующие осмотры – через 3, 4 и 6 месяцев. Если болезнь никак не проявляется, и жалобы отсутствуют, ребенок снимается с диспансерного учета. Либо – при наличии жалоб – ребенок обследуется раз в 30 дней, пока симптомы не пропадут. Дети с обострением заболевания или подозрением на формирование хронического гепатита подлежат повторной госпитализации.
Профилактика Гепатита В у детей:
Кровь доноров должна проверяться на HBsAg с помощью ИФА или РИА, также проверяют активность АлAT. Донорами не могут быть люди, которые перенесли вирусный гепатит, а также больные хроническими заболеваниями печени. Противопоказано донорство лиц, которым переливали кровь или ее компоненты в последние пол года. Также доноров обследуют на анти-НВс.
Всех беременных женщину двукратно обследуют на HBsAg. В случае выявления HBsAg вопрос о вынашивании беременности решают индивидуально. Риск инфицирования новорожденного уменьшается при кесаревом сечении вместо родов обычным путем.
Для профилактики посттрансфузионного гепатита большое значение имеет строгое соблюдение показаний к гемотерапии. В отделениях высокого риска заражения гепатитом В нужно строго соблюдать противоэпидемические мероприятия. В реанимационных блоках, центрах гемодиализа, палатах интенсивной терапии и др. рекомендуют использовать одноразовые инструменты, тщательно очищать от крови сложные медаппараты, максимально разобщать больных и т. д. Во всех этих случаях идентификацию HBsAg проводят высокочувствительными методами и не реже 1 раза в месяц.
Сотрудники выше перечисленных организаций во избежание заражения должны соблюдать правила личной гигиены в обязательном порядке, работа с кровью проводится только в резиновых перчатках.
Для предотвращения распространения инфекции в семьях больных гепатитом и носителей ВГВ проводится текущая дезинфекция. Предметы гигиены должны быть строго индивидуальны. Все члены должны быть проинформированы о условиях, в которых происходит заражение, чтобы избежать таких ситуаций. За членами семей больных хроническим гепатитом В и носителей HBsAg устанавливается медицинское наблюдение.
Специфическая профилактика гепатита В проводится с помощью пассивной и активной иммунизации детей с высоким риском инфицирования. Пассивная иммунизация проводится иммуноглобулином содержанием антител к HBsAg. Она рекомендована для таких детей:
- которые рождены от матерей, являющихся носительницами HBsAg
- которые рождены от матерей, заболевших острым гепатитом В в последние месяцы беременности
- после попадания в организм вируссодержащего материала
- при длительно сохраняющейся угрозе инфицирования.
Пик концентрации анти-HBs в крови достигается через 2—5 суток при внутримышечном введении иммуноглобулина. Чтобы получить пролонгированный эффект, иммуноглобулин вводят повторно. Гепатит В при своевременном введении иммуноглобулина удается предотвратить в 70-90 случаях из 100.
Активная профилактика гепатита В проводится генно-инженерными вакцинами. В России существует несколько рекомбинантных вакцин против гепатита В. Также к применению разрешены и официально зарегистрированы зарубежные препараты, такие как HB-VAX 11, эувакс; энджерикс В; Шапвак-В; Эбер-Оновак.
Активную иммунизацию проводят:
- детям, рожденным от матерей с гепатитом или от носительниц HBcAg
- новорожденным в районах с высоким уровнем носительства HBsAg
- больным, которым часто проводят различные парентеральные манипуляции (например, при сахарном диабете, хронической почечной недостаточности и т. д.).
- детям, которые находятся в тесном контакте с носителем HBsAg
- медицинскому персоналу гепатитных отделений, центров гемодиализа, отделений службы крови и пр.
- лицам, получившим случайную травму инструментами, загрязненными кровью больных гепатитом В или носителями HBsAg.
Активная иммунизация необходима только тем детям, в крови у которых нет маркеров ВГВ. Вакцинация имеет высокую эффективность. Противопоказаний к вакцинации против гепатита В нет. Заболеваемость гепатитом В снижается в 10-30 раз именно благодаря вакцинации.
Для предотвращения вертикальной передачи ВГВ первую фазу вакцин вводят в первые сутки после рождения. Ревакцинация ребенка необходима далее в 1, 2 и 12 месяцев.
Широкое внедрение вакцинации против гепатита В позволит снизить заболеваемость острым, хроническим гепатитом В, циррозом и первичным раком печени.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
