Дифтерия у детей
Дифтерия — острое инфекционное заболевание, возникающее вследствие попадания в организм токсигенным штаммов коринебактерий, и которое проявляется воспалительным процессом с образованием фибринозной пленки на месте внедрения возбудителя, явлениями общей интоксикации в результате поступления в кровь экзотоксина, обусловливающее тяжелые осложнения по типу инфекционно-токсического шока, миокардита, полиневрита и нефроза.
Согласно международной классификации, выделяют дифтерию глотки, носоглотки, гортани, кожи, другую дифтерию (например, дифтерийный миокардит) и дифтерию неуточненную.
Когда коллективный иммунитет достигает значения 95-97%, не наблюдается сезонных и периодических подъемов заболеваемости дифтерией. Распространяют инфекцию только люди – больные или бактерионосители. В последний день инкубационного периода больной уже представляет опасность для окружающих.
По критерию продолжительности выделения возбудителя бывают такие виды носительства:
- транзиторное (до 7 суток);
- кратковременное (до 15 суток);
- средней продолжительности (до 30 суток);
- затяжное/рецидивирующее (от 1 месяца до нескольких лет).
Основной путь передачи дифтерии у детей – воздушно-капельный. Заразиться можно при непосредственном контакте с больным или носителей, в более редких случаях – через зараженные белье, посуду, книги, игрушки и прочие предметы обихода. Есть вероятность передачи через третье лицо. В литературе зафиксированы пищевые вспышки, возникшие из-за зараженных возбудителем молочных продуктов.
Восприимчивость к возбудителю дифтерии определяется антитоксическим иммунитетом. Грудные дети относительно невосприимчивы из-за пассивного иммунитета, полученного трансплацентарно. В группе риска дети в возрасте 3-7 лет. Чем старше ребенок, тем меньше риск заразиться, потому что формируется активный иммунитет.
Что провоцирует / Причины Дифтерии у детей:
Возбудитель дифтерии называется Corynebaeierium diphtheriae — это тонкая, слегка изогнутая палочка с булавовидными утолщениями на концах. Палочка не образуется жгутиков и капсул; неподвижна, грамположительная. Располагается обычно попарно, при этом палочки находятся друг к другу под острым углом. Скопление похоже на пакет булавок или войлок.
Высушивание Corynebaeierium diphtheria переносит нормально, как и низкие температуры. Погибает спустя 1 минуту кипячения и через 10 минут воздействия дезинфицирующих растворов.
Культивируется палочка на средах с содержанием животного белка (крови, сыворотке, асцитической жидкости).
Коринебактерии патогенны в основном по причине выделения экзотоксина в ходе размножения. Палочки делятся на токсигенные и нетоксигенные по способности образовывать токсин. Также они вырабатывают гиалуронидазу, нейраминидазу, некротизирующий и диффузный факторы, гемолизин.
Дифтерийный токсин приводит к общим и местным проявлениям болезни.
Патогенез (что происходит?) во время Дифтерии у детей:
Инфекция проникает в организм через слизистые оболочки ротоглотки, гортани, носа. В более редких случаях входными воротами служат слизистая оболочка глаз и половых органов, раневая или ожоговая поверхность, поврежденная кожа, незажившая пупочная ранка, опрелости.
На месте попадания в организм палочка начинает размножаться и выделять экзотоксин. Антитоксический иммунитет имеет большое значение в патогенезе болезни. Если антитоксин сконцентрирован в организме в большом количестве, болезнь не возникает, но человек становится носителем. Во время носительство уровень антитоксина в крови сильно увеличивается, потому носительство коринебактерий считают бессимптомной формой дифтерии.
Если уровень антитоксина низкий, экзотоксин попадает в клетку. Дифтерийный токсин является белком по физико-химическим свойствам. Он влияет на синтез белка, замедляя его, приводит к коагуляционному неврозу эпителия слизистой оболочки, расширению кровеносных сосудов, повышает проницаемость сосудов и замедляет ток крови в организме ребенка.
Экссудат, богатый фибриногеном, выпотевает, превращается в фибрин под влиянием тромбокиназы, которая освободилась при некрозе эпителиальных клеток. Формируется фибринозная пленка, являющаяся характерным признаком дифтерии.
Фибринозное воспаление при дифтерии может быть крупозным или дифтеритическим по критерию анатомических изменений. Крупозное воспаление возникает, когда процесс локализируется в гортани или трахеи. Дифтерийное воспаление возникает на слизистых оболочках с многослойным эпителием. Поражение при нем более глубокое, фибринозный выпот проникает в подлежащие ткани.
Токсин проникает вглубь по лимфатическим путям, что приводит к отеку слизистых оболочек. В регионарных лимфатических узлах также возникают полнокровие, воспаление, отек.
Когда токсин проникает в кровь, начинается общий токсикоз при дифтерии. Тяжесть болезни зависит от состояния иммунитета и реактивности макроорганизма. Также в патогенезе важна предварительная сенсибилизация организма различными болезнями, которые ребенок перенес незадолго до дифтерии. Осложнения болезни зависят от проникновения токсина в ткани.
Инфекция избирательно поражает надпочечники, почки, сердечно-сосудистую систему и периферические нервы.
Гипертоксическая форма характерна изменениями в надпочечниках, расстройством кровообращения, отеком, гиперемией, кровоизлияниями, что приводят к деструкции клеток вплоть до некроза.
Токсические формы дифтерии ротоглотки характеризуются развитием миокардита с 7-10-го дня болезни. Наблюдается увеличение и дряблость сердца, дегенеративные изменения мышечных волокон.
В почках происходят такие морфологические изменения как дистрофия клеток эпителия дистальных и проксимальных канальцев, воспалительный отек, лимфоцитарная инфильтрация межуточной ткани. В большинстве случаев функция почки в норме.
Поражение периферических нервных стволов протекает по типу паренхиматозного неврита. Характерны периферические параличи мягкого неба, мышц шеи, туловища, конечностей, диафрагмы и других дыхательных мышц.
Во время болезни в организме ребенка формируется антитоксический иммунитет, нестойкий, напряженный. Он оберегает от болезни лишь какое-то время. Потому могут быть повторные заражения дифтерией. Поствакцинальный гуморальный антитоксический иммунитет также относительно нестойкий. Потому проводятся ревакцинации.
Также при дифтерии у детей возникает антимикробный иммунитет, который возникает в ответ на воздействие специфических и общевидовых антигенов, локализованных в клеточной стенке коринебактерии дифтерии.
Симптомы Дифтерии у детей:
В большинстве случаев коринебактерии поражают ротоглотку, реже поражается нос, дыхательные пути, трахея и гортань. В крайне редких случаях болезнь затрагивает глаза, уши, кожу, половые органы ребенка. Случаются комбинированные формы дифтерии, когда поражаются два и более органа. Тяжесть и течение болезни зависят от уровня антитоксического иммунитета у ребенка к моменту заражения дифтерией.
Если ребенок не привит, дифтерия протекает тяжело, преобладают токсические и комбинированные формы, присоединяются осложнения. В таких случаях высока вероятность летального исхода. Привитые дети имеют шанс стать бактерионосителями, у них наблюдаются в основном локализированные формы с гладким течением, исход оценивают как благоприятный.
От 2 до 10 суток длится инкубационный период при заражении дифтерией. Дифтерия ротоглотки бывает локализированной (легкой), распространенной (среднетяжелой) и токсической (тяжелой) в зависимости от распространенности и тяжести местного процесса и общей интоксикации.
При локализированной форме дифтерии налеты наблюдаются только на небных миндалинах. Болезнь начинаетя остро, температура очень высокая, при этом общее состояние не сильно нарушено, незначительные боли в горле при сглатывании. Слизистые оболочки миндалин умеренно гиперемированы.
На двух миндалинах видны налеты, которые в первые 1-2 суток тонкие и нежные, а дальше приобретают вид пленов с блестящей поверхностью и четко очерченными краями беловато-желтоватого или беловато-сероватого оттенка.
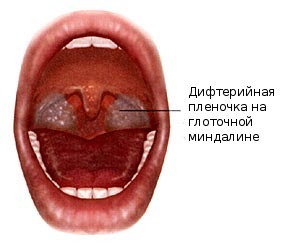
Если произведено своевременное лечение пленчатой формы дифтерии ротоглотки, у больного быстро улучшается общее состояние, спустя сутки налеты становятся меньше, исчезают они на 6-7-е сутки. Болезнь протекает гладко, осложнения исключены.
Распространенная форма дифтерии ротоглотки характеризуется общей интоксикацией (умеренно выражена), вялостью ребенка, бледностью, адинамией, снижением аппетита, очень высокой температурой. У ребенка болит горло при сглатывании. Налеты более массивны, чем при локализованной форме, покрывают обе миндалины целиком, распространяясь на дужки, заднюю стенку глотки или язычок. Наблюдается увеличение тонзиллярных лимфоузлов, их легкая болезненность. Отека ротоглотки или шеи нет.
Специфическая терапия служит тому, что на 3-4-е сутки общее состояние ребенка приходит в норму, отторгаются налеты, на их месте остаются поверхностные некрозы слизистой оболочки миндалин, которые постепенно эпителизируются. Осложнения бывают в крайне редких случаях. Если специфическая терапия не проводится, болезнь может перейти в токсическую или субтоксическую форму.
Токсическая форма дифтерии ротоглотки начинается с первых часов с тяжелого токсикоза. Обычно возникает у детей, которым не делали прививку против дифтерии. Температура тела сразу становится очень высокой, до 40 °С. Отмечается общая слабость, головные боли, озноб, горло болит при сглатывании. Тонзиллярные лимфатические узлы заметно увеличиваются, возникают боли при пальпации. Фиксируют также диффузную гиперемию и отечность ротоглотки.
Миндалины увеличены, на них начинает появляться налет, выглядящий как желеобразная полупрозрачная пленка. Симптомы проявляются всё больше. При тяжелых формах болезнь развивается более бурно, начальный период короткий.
На 2-3-й день симптоматика типична для дифтерии. Отмечают бледность больного ребенка, малыш отказывается от еды. Рот больного полуоткрыт, наблюдается сухость губ, хриплость дыхания, обложенность языка. Из носовых ходов начинает выделяться сукровица, кожа вокруг носа повреждена. Голос ребенка сдавленный, речь невнятная. Подкожная клетчатка отекает, потому можно заметить утолщение шеи ребенка. Но при надавливании на места отеков боли не возникает, ямок также не остается. Пальпация шейных лимфоузлов из-за отека шейной клетчатки невозможна. Отечна передняя поверхность шеи, отек может распространяться и ниже, а также выше, затрагивая лицо. Задняя поверхность шеи также может быть отечной.
Токсическая дифтерия ротоглотки бывает (в зависимости от выраженности и распространенности отека):
- отек шейной клетчатки достигает середины шеи – I степень;
- отек шейной клетчатки — до ключиц – II степень;
- отек ниже ключиц, распространяется на переднюю поверхность грудной клетки, достигая иногда соска или мечевидного отростка – III степень.
На пике заболевания ротоглотка резко отечная. Фиксируют увеличение миндалин, соприкосновение их по средней линии. Из-за этого миндалины оттесняют назад язычок, который также отечный. На миндалинах сплошной налет беловато-серого или грязно-серого оттенка. Он может распространяться на язычок, небные дужки и далее.
Снять налеты с миндалин и других участков крайне тяжело из-за спаянности их с тканями. Слизистая оболочка кровоточит после снятия налета. Для помещения, в котором находится больной во время лечения, наблюдается специфический сладковато-приторный запах.
Субтоксическая форма дифтерии ротоглотки характеризуется менее выраженным отеком, налеты с миндалин широко распространяются на небные дужки или язычок, могут быть и локализованными на миндалинах. Наблюдается слабая отечность или пастозность шейной клетчатки в области регионарных лимфаузлов, умеренно выраженная интоксикация. Налет может быть только на одной миндалине, на той же стороне возникает и отек шейной клетчатки.
Наиболее тяжелыми формами дифтерии ротоглотки считают гипертоксическую и геморрагическую со злокачественным течением.
Гипертоксическая форма дифтерии у детей имеет внезапное начало и бурное развитие. С первых же часов заболевания появляется очень тяжелая интоксикация, гипертермия, судороги, потеря сознания, коллаптоидное состояние. Среди симптомов преобладают признаки токсикоза, они возникают прежде, чем образовывается налет на миндалинах и появляется отек ротоглотки и шейной клетчатки.
Гипертоксическая форма дифтерии протекает молниеносно, состояние больного ребенка становится все более тяжелым. Инфекционно-токсический шок проявляется резкой бледностью с землистым оттенком, мраморностью и похолоданием кожи, одышкой, акроцианозом, снижением артериального давления, глухостью сердечных тонов и пр. До развития осложнений часто наступает смерть. Это случается на 2-3- сутки заболевания. Причина: быстро прогрессирующая сердечно-сосудистая недостаточность.
Геморрагическая форма дифтерии характеризуется тем, что на фоне признаков токсической дифтерии ротоглотки II или III степени на 4—5-й день болезни возникает геморрагический синдром, который проявляется как пропитывание налетов на миндалинах кровью, кровоизлияниями в местах инъекций (на фоне кожа неизменна), кровотечениями из десен, носа, ЖКТ.
При данной форме болезни на 4-5—е сутки от начала болезни присоединяется миокардит. Он и является причиной смертельного исхода.
Дифтерия дыхательных путей (дифтерийный круп) у детей. Эта форма болезни характерна для детей 1-5-летнего возраста. Дифтерийный круп может быть как изолированный (большинство случаев), так и протекающий в составе комбинированной формы дифтерии.
Начало дифтерийного крупа характеризуется повышением температуры до 38 °С, снижением аппетита, недомоганием, осиплостью голоса и сухим кашлем. Эти симптомы проявляются всё больше, появляются приступы кашля, кашель лающий и грубый. Эта стадия называется студией крупозного кашля, она может длиться как одним сутки, так и 2-3.
Вторая стадия дифтерийного крупа у детей называется стенотической. Среди симптомов на первый план выходит затрудненное, шумное, стенотическое дыхание. Эта стадия может длиться 2-3 часа как минимум, 2-3 суток как максимум. Дыхание всё больше затрудняется. Развивается афония, кашель становится беззвучным. По изменениям кашля, дыхания и голоса распознают круп дифтерийной этиологии – это специфическое развитие ведущих симптомов.
Дифтерийный круп можно остановить введением противодифтерийной сыворотки, что приводит к обратному развитию симптомов спустя 18-24 часа. Голос может долго не восстанавливаться, а нормализоваться только через 4—6 дней после исчезновения стеноза. Но в данном периоде отторгающиеся пленки, приходя в движение во время вдоха, могут вызвать сильное раздражение нервных окончаний слизистой оболочки гортани, что приводит к рефлекторному спазму мышц гортани, и может внезапно наступить асфиксия.
Дифтерия носа характерна больше для грудничков и дошкольников, есть вероятность заболевания новорожденных. Болезнь начинается постепенно, с субфебрильной или нормальной температуры, удовлетворительного состояния ребенка. Затрудняется дыхание носом, появляются выделения сукровицы из одной ноздри. Потом выделения становятся слизисто-гнойными или гнойно-кровянистыми. На коже у входа в нос, на верхней губе, на щеке возникают экскориации.
Риноскопия показывается отек слизистой оболочки и сужение носовых ходов. Бывает катарально-язвенная и пленчатая форма дифтерии носа.
Дифтерия может быть локализирована на глазах, ушах, коже, половых органах, щеках, губах, пупочной ранке и т. д. Дифтерия кожи случается только при повреждении кожных покровов. Появляются плотная фибринозная пленка и отечность кожи вокруг царапин, ран, опрелостей. У непривитых детей может случиться комбинированная дифтерия.
У привитых детей также может быть дифтерия из-за снижении уровня антитоксического иммунитета. Но для них нехарактерны тяжелые комбинированные формы заболевания, смертей в исходе нет. Осложнения случаются крайне редко.
Чаще всего у привитых малышей случается дифтерия, локализирующаяся на ротоглотке. После удаления налетов слизистая не кровоточит. Ребенок может выздороветь самопроизвольно. При токсических формах дифтерии ротоглотки могут быть и осложнения, такие как миокардит, полиневриты и невриты, нефротический синдром и пр.
Для дифтерии у детей типичным осложнением считаются периферические параличи, которые делятся на ранние и поздние. Ранние случаются на второй неделе заболевания. Чаще развиваются парезы, чем параличи. Поздние параличи бывают с 4-й по 7-ю неделю заболевания, они протекают по типу полирадикулоневрита со всеми признаками вялых периферических параличей (атония, арефлексия, атрофия).
Для жизни представляют опасность параличи мышц глотки, гортани, межреберных мышц или диафрагмы. В таких случаях бывает нарушение функции дыхательной мускулатуры. Голос становится тихим, речь ребенка разобрать гораздо тяжелее, кашель сухой, слабый. Глотательная функция нарушена.
Диагностика Дифтерии у детей:
При диагностике обращают внимание на такое типичное проявление дифтерии у детей как плотная беловато-сероватая фибринозная пленка на слизистой оболочке ротоглотки, носа, гортани и пр. Если есть фибринозное воспаление, боль небольшая, как и гиперемия слизистой. Наблюдается увеличение лимфоузлов в соответствии с местным процессом, они на ощупь плотные, немного болезненны. Не свойственны дифтерии у детей такие симптомы как резкая боль при сглатывании, длительная повышенная температура и яркая гиперемия, что стоит учитывать при диагностике.
Применяют такой лабораторный метод диагностики как бактериологическое исследование. Из места поражения берут биологический материал, засевают на элективную кровяную тедлуритовую среду Клауберга или ее модификации. После роста в термостате при температуре 37 °С на протяжении 24 часов проводят бактериоскопическое исследование.
Токсигенность коринебактерий определяют в большинстве случаев по морским свинкам, а также на плотных питательных средах методом преципитации в геле по Оухтерлони.
Специфические антитела в сыворотке крови выявляют, применяя РПГА, РА, ИФА и т. д.
Лечение Дифтерии у детей:
Успешное лечение зависит в основном от того, насколько своевременно будет введена антитоксическая противодифтерийная сыворотка (ПДС). Она обеспечивает благоприятный исход даже при тяжелых токсических формах.
Применяют противодифтеритическую, лошадиную, очищенную, концентрированную, жидкую сыворотку «Диаферм 3».
Локализированная форма дифтерии ротоглотки, гортани и носа лечат однократным введением сыворотки в дозе 10000—30000 АЕ. При недостаточном эффекте сыворотку вводят повторно через 24 часа. При распространенной и субтоксической форме дифтерии ротоглотки, а также при распространенном крупе лечение ПДС продолжают 2 дня. Для лечения токсической формы дифтерии ротоглотки I и II степени на курс лечения средняя доза сыворотки составляет 200 000—250 000 АЕ. А при токсической III степени и гипертоксической, а также при комбинированной форме доза на курс может составлять до 450 000 АЕ.
Одновременно с сывороткой необходимо проводить антибиотикотерапию, такие как пенициллин, цефалоспорины или макролиды. Рекомендуется прием внутрь, внутримышечное или внутривенное ведение, курс составляет 5-7 суток.
Уменьшают интоксикацию и улучшают гемодинамику с помощью внутривенного введения гемодеза, неокомпенсана, 5—10% раствора альбумина в сочетании с капельным введением 10% раствора глюкозы. Вместе с растворами вводится кокарбоксилаза, аскорбиновая кислота, инсулин.
Коррекцию кислотно-основного состояния проводят с помощью 4% раствора гидрокарбоната натрия. Для ликвидации дегидратации используют лазикс, эуфиллин, маннитол. Для лечения токсических форм дифтерии у детей применяют гормональные препараты коры надпочечников. Профилактику синдрома диссеминированного внутрисосудистого свертывания крови проводят с помощью гепарина.
При токсических формах ребенка рекомендуется помещать в бокс вместе с матерью. Необходим строгий постельный режим, ребенок не должен даже садиться в постели.
При возникновении первых признаков миокардита врачи назначают кокарбоксилазу, преднизолон, АТФ, стрихнина нитрат в растворе 1:10 000. Препараты для улучшения кровоснабжения миокарда: курантил, рибоксин.
Полиневриты лечат 5—6% раствором витамина В1 (до 15 инъекций), стрихнином (раствор 1:1000), прозерином, дибазолом и т. д.
При дифтерийном крупе, помимо сыворотки, для лечения необходимы антибиотики и парокислородомедикаментозные ингаляции в дыхательные пути аэрозолей гипосенсибилизурующих средств, а также препаратов, расширяющих бронхи.
Если течение дифтерии тяжелое, применяют также полиоксидоний, оказывающий иммуномодулирующее и детоксицирующее действия. Его вводят внутривенно или внутримышечно, если ребенок старше 12-ти лет, то ректально.
Лечение бактерионосителей проводят с помощью общеукрепляющей терапии и санации хронических очагов носоглотки. Больному необходимы витамины, полноценное питание и прогулки. Длительное носительство лечится эритромицином или другими макролидами, которые принимают на протяжении 7 дней внутрь. Более 2 курсов антибактериальной терапии не рекомендуется проводить.
Стандартное лечение бактерионосителей можно дополнить полиоксидонием интраназально по 1—3 капли в каждый носовой ход не реже 3—4 раз в сутки.
Исход и прогноз при дефтерии у детей. Прогноз и исходы при дифтерии зависят в основном от тяжести первичной интоксикации и сроков начала лечения. Локализированные формы дифтерии ротоглотки обычно заканчиваются благоприятно. При токсических формах осложнения развиваются тем чаще и бывают тем тяжелее, чем тяжелее форма и чем позже начато лечение противодифтерийной сывороткой. Причиной смерти являются тяжелый миокардит или параличи дыхательной мускулатуры.
При гипертоксической форме дифтерии ротоглотки у детей процесс может закончиться летальным исходом в первые 2-3- суток заболевания при явлениях тяжелейшей интоксикации. Прогноз при дифтерийном крупе зависит исключительно от своевременности и правильности лечения. Причиной смерти в неблагоприятных случаях становится присоединившаяся пневмония.
Профилактика Дифтерии у детей:
От тяжелых форм дифтерии и летальных исходов используют профилактические прививки. Для профилактики важна активная иммунизация. Для этой цели используют дифтерийный анатоксин. В практической работе АД-анатоксин в изолированном виде практически не используется, он входит в так называемые комплексные вакцины. Используют вакцину АКДС, АДС-анатоксин, АДС-М-анагоксин, АДМ-анатоксин.
В нашей стране используют такие зарубежные вакцины как «Тетракок 05» французского производства, «Имовакс Д.Т. Адюльт» (также Франция).
Первичная вакцинация проводится в 3-месячном возрасте троекратно, интервал между введением вакцин составляет 45 дней. Первичную вакцинацию проводят с 3-месячного возраста вакциной АКДС троекратно с интервалом 45 дней. Первая ревакцинация проводится вакциной АКДС через 18 месяцев после 3-й вакцинации, вторая — с 7 лет АДС-М-анатоксином, третья в 14 лет и далее через 10 лет АДС-М-анатоксином.
Вместо вакцины АКДС можно применять вакцину «Тетракок 05», а вместо АДС-М-анатоксина— вакцину «Имовакс Д. Т. Адтольт».
Если ребенок не вакцинировался против дифтерии и имел контакт с больным или носителем токсигенной коринебактерии дифтерии, его нужно немедленно вакцинировать по полной схеме, учитывая возраст.
На вакцину против дифтерии могут возникнуть такие реакции как умеренное повышение температуры тела, легкое недомогание на протяжении суток после введения вакцины. На месте инъекции может возникнуть припухание и покраснение. Тяжелые осложнения практически исключены. Противопоказаний к вакцинации против дифтерии практически нет. Если у ребенка, которому планируется вакцинация, есть легкие проявления ОРВИ, вакцинацию проводят сразу после прихода температуры в норму. Если форма инфекционной болезни среднетяжелая или тяжелая, вакцинируют спустя 2 месяца после выздоровления. При хронических заболеваниях почек, легких или печени, а также детям с иммунодефицитами вакцинацию проводят в периоде ремиссии под контролем врача кабинета иммунопрофилактики.
Для профилактики важно госпитализировать больного своевременно, проводить санацию бактерионосителей, карантинные мероприятия и дезинфекцию в очаге. Эпидемиологический надзор включает контроль за состоянием специфического иммунитета у населения, а также за источниками заражения, выявление бактерионосителей и т. д.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
