Брюшной тиф у детей
Брюшной тиф — острое инфекционное заболевание, которому подвержены взрослые и дети, и которое имеет энтеральный механизм заражения. Болезнь вызывают брюшнотифозные палочки. Брюшной тиф у детей вызывает поражение лимфатического аппарата тонкой кишки, проявляется выраженными симптомами интоксикации, высокой температурой, гепатосплено-мегалией, розеолезной сыпью. Болезнь часто имеет волнообразное течение, длительное бактериовыделение.
Виды брюшного тифа:
- брюшной тиф, вызываемый Salmonella typhi
- паратиф А
- паратиф В
- паратиф С
- неуточненный паратиф.
Инфекцию распространяет больной человек, а также бактериовыделители. Инфекция выделяется вместе с мочой и испражнениями. После выздоровления от брюшного тифа, 2-10% детей становятся бактерионосителями.
Пути передачи брюшного тифа:
- контактный,
- водный,
- пищевой.
Также инфекцию активно распространяют мухи. Дети раннего возраста чаще всего заражаются контактно-бытовым путем. Есть риск заражения при прямом контакте с вирусовыделителем, а также через зараженные игрушки, предметы обихода, посуду, белье и т. д.
Водный путь заражения актуален для сел и поселков. Дети «подхватывают» инфекцию, купаясь в инфицированных озерах и карьерах, в особенности в условиях нарушений системе водоснабжения и канализации, когда сточные воды попадают в реки, озера и пр. Брюшной тиф, передающийся водным путем, протекает легче, чем при заражении через пищу.
Пищевой путь заражения актуализируется в основном при употреблении в пищу инфицированного молока и молочных продуктов. Также есть возможность заражения при употреблении инфицированных салатов, мороженного, кондитерских изделий, паштетов и т. д.
Брюшной тиф возникает у детей раннего возраста крайне редко.
Что провоцирует / Причины Брюшного тифа у детей:
Болезнь возбуждает брюшнотифозная палочка, известная также как сальмонелла тифи. Данная грамотрицательная палочка принадлежит к семейству энтеробактерий.
Патогенность брюшнотифозных бактерий определяют эндотоксин, а также «ферменты агрессии», которые бактерии выделяют во время размножения и гибели. Во внешней среде брюшнотифозная палочка устойчива. В воде она может жить до 3 месяцев, в почве – примерно 2 недели, и около 5-10 дней на фруктах и овощах. Также бактерия может жить во льду до 2 месяцев, а в сыре, мясе, хлебе, масле и молоке – 1-3 месяца.
Возбудитель живет час, если температура среды составляет 50 ˚С. Гарантирована мгновенная гибель при закипании среды, в которой находится брюшнотифозная палочка. Микроорганизм погибает за несколько секунд при воздействии на него дезинфицирующими растворами. До сегодняшнего дня большая часть штаммов сальмонелл тифа чувствительна к ампициллину, левомицетину, бактриму, рифампицину, лидаприму.
Патогенез (что происходит?) во время Брюшного тифа у детей:
Инфекция попадает в организм через желудочно-кишечный тракт. В тонком кишечнике происходит первичная колонизация возбудителя. Палочки брюшного тифа размножаются, внедряясь в лимфоидные образования кишечника и в мезентериальные и забрюшинные лимфатические узлы.
В конце инкубационного периода возбудитель из регионарных лимфатических узлов в большом количестве прорывается в кровеносную систему, что приводит к бактериемии и эндотоксинемии. Начинают проявляться симптомы заболевания. Из-за бактериемии возбудитель попадает в различные органы человека, прежде всего в печень и селезенку. Там происходит формирование вторичных очагов воспаления, а также образовываются брюшнотифозные гранулемы.
Микроорганизмы размножаются в печени и желчном пузыре. Массовая гибель брюшнотифозных бактерий в организме и накопление эндотоксина провоцируют общетоксический синдром. Возникает также гепатолиенальный синдром по причине «активности» бактериемии и гемодинамических нарушений в органах брюшной полости.
Диарейный синдром провоцируется местным воспалительным процессом в кишечнике и гемодинамическими нарушениями. Нарушается моторика кишечника, процессы пищеварения.
В ответ на циркуляцию возбудителя брюшного тифа и его токсинов в крови вырабатываются специфические антитела, которые помогают организму выздороветь. У рмногих больных детей формирование гуморального и клеточного иммунитета при брюшном тифе ослаблено либо генетически дефектно, и полной элиминации возбудителя не происходит. Повторное заболевание не исключено, но случается очень редко. После болезни у большинства детей появляется стойкий иммунитет.
Патоморфология
Наибольшим изменениям подвергаются лимфоидные образования тонкой кишки. Сначла аследует стадия мозговидного набухания – появляются гранулы, которые состоят из пролиферирующих ретикулярных клеток и гистиоцитов. На второй неделе болезни отмечается следующая стадия, когда происходит некроз гранулем солитарных фолликулов и пейеровых бляшек. На третей неделе от начала заболевания у детей отторгаются участки некроза, образовываются глубокие язвы, достигающие мышечного слоя. Если течение болезни благоприятное, то пятая стадия наступает к концу 4-й недели или началу 5-й недели. Формирование нового эпителиального слоя происходит без образования рубцов и стеноза. Не всегда стадии длятся ровно указанное время.
Симптомы Брюшного тифа у детей:
Клинические проявления
От 3 дней до 1 месяца длится инкубационный период при брюшном тифе у детей. Средний срок составляет от 10 до 14 дней. Клиническое течение болезни условно делится на периоды: нарастание симптоматики (5 дней-1 неделя), период пика болезни (8 дней-2 недели), периодугасания (от 14 до 21 дня), период реконвалесценции (наступает после 21-28 дня).
Насколько быстро и в какой очередности проявляются симптомы, зависит от возраста заболевшего ребенка.
У старших детей в типичных случаях брюшного тифа болезнь начинается постепенно – температура повышается не сразу. В первый же день больной ощущает общую слабость, адинамию, апатию, бессонницу, головную боль, развивается анорексия и специфическая тифозная интоксикация (проявляется как сонливость, оглушенность, заторможенность, иногда бред и галлюцинации).
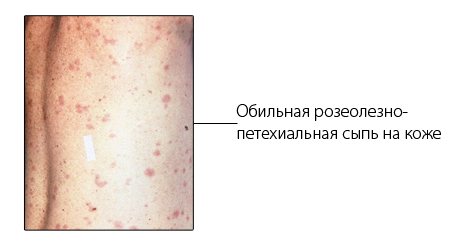
В пик болезни на коже обнаруживают розеолезно-петехиальную сыпь. Диаметр розовых пятнышек составляет примерно 3 мм. Чаще всего сыпь видна на животе, иногда на груди или плечах. Язык сухой, в центре его отмечается налет грязно-серого оттенка (может быть и коричневым). Края и кончик языка чистые, без налета, часто язык отечный, по его краям видны отпечатки зубов. В большинстве случаев наблюдается умеренное вздутие живота.
В периферической крови при заболевании брюшным тифом в первые 2-3 суток количество лейкоцитов в норме или незначительно повышено. В пик болезни наблюдается лейкопения и нейтропения со сдвигом формулы крови влево до юных и даже до миелоцитов. С поражением костного мозга связаны такие явления в крови как лимфоцитоз, анэозинофилия, повышение СОЭ.
У малышей от 3 до 5 лет в большинстве случаев болезнь начинается остро, температура – очень высокая, симптомы интоксикации сльно выражены. Родители отмечают раздражительность ребенка, вялость, бледность кожи. Малыш может вскрикивать и плакать. Днем они хотят спать, а ночью не могут уснуть.
При тяжелых случаях брюшного тифа с самого начала заболевания проявляются такие симптомы:
- судороги,
- повторная рвота,
- нарушение сознания.
Слизистые оболочки полости рта и губ сухие. Чаще всего с начала заболевания появляется диарейный синдром, известный также как энтерит. Стул становится обильным, жидким, непереваренным, есть примеси прозрачной слизи и зелени. Частота стула – до 10-15 раз в сутки или больше. В более редких случаях наблюдается запор и парез кишечника. У ребенка начинается обезвоживание.
У детей раннего возраста (особенно 1-го года жизни) возникают такие симптомы как:
- падение артериального давления,
- тахикардия,
- приглушение тонов сердца.
Гепатоспленомегалия более выражена, чем у старших детей. Редко отмечается розеолезная сыпь. В большинстве случаев наблюдается гипоэозинофилия, нейтропения с ядерным сдвигом лейкоцитов, повышенная СОЭ.
Классификация
Болезнь делят на группы по типу, тяжести и течению.
Брюшной тиф бывает:
- типичный
- атипичный.
При типичных формах проявляется типичная «клиника»: тифозный статус, лихорадка, сыпь и пр. Атипичные формы включают стертые и субклинические. Также в некоторых атипичных случаях поражаются отдельные органы, возникает менинготиф, пневмотиф и т. д.
По тяжести болезнь делится на:
- легкую
- среднетяжелую
- тяжелую.
Легкая форма отличается слабо выраженными симптомами интоксикации, температурой тела до 38 ˚С. Ребенок быстро утомляется, появляется головная боль (не длительная), аппетит ухудшается. Сыпь на коже не обильная, розеолы слабо заметны или их нет. Период лихорадки длится от 1 недели до 10 дней.
Среднетяжелая форма брюшного тифа у детей характеризуется отчетливыми типичными симптомами болезни. Температура поднимается до максимум 40 ˚С, держится на таком уровне 2-4 недели. Среди симптомов интоксикации организма проявляются мучительные головные боли, заторможенность, бессонница и пр. Есть вероятность рецидивов и обострений болезни.
Тяжелые формы брюшного тифа сопровождают отчетливый тифозный статус, менингоэнцефалитический синдром, геморрагические проявления. Происходят изменения и в сердечно-сосудистой системе, органах дыхания.
При стертой форме болезни наблюдают субфебрилитет, порой — небольшие диспепсические проявления. Диагностировать брюшной тиф в такой форме можно только при наличии соответствующих эпидемиологических данных и с использованием лабораторных исследований.
При субклинической форме симптомы не проявляются. Для диагностике обнаруживают брюшнотифозную бактерию в моче, кале, желчи. Важно также нарастание титров специфических антител в крови больного.
Течение брюшного тифа у детей бывает острым, гладким, с обострениями, рецидивами, осложнениями и формированием хронического брюшнотифозного носительства.
Острое течение: болезнь длится 1-2 недели, потом симптомы слабеют со временем. После перехода температуры в норму сокращаются печень и селезенка, очищается от налета язык и пр.
У 5-10% больных отмечают негладкое течение, для которого характерны рецидивы или обострения. Обострения заболевания наступают до прихода температуры тела в норму. Начинают всё больше проявляться симптомы интоксикации, появляется снова сыпь на коже и пр.
Рецидивы случаются после возвращения температуры тела в норму, обычно на 2-3 неделе после начала заболевания. Клиническими предвестниками рецидива являются длительный субфебрилитет, тахикардия или, наоборот, брадикардия, медленное сокращение печени и селезенки, стойкий метеоризм и т. д. Рецидив проявляется теми же симптомами, что и первая фаза заболевания. Рецидивы могут быть повторными лишь в редких случаях.
Бактерионосительство
Большая часть детей освобождается от возбудителя спустя 2—3 недели после прихода температуры тела в норму. Но примерно у 4% детей в течение нескольких месяцев и даже лет возбудитель брюшного тифа продолжает обнаруживаться в испражнениях, желчи и пр.
Длительное носительство может быть обусловлено поздно начатым и неадекватным лечением, генетически детерминированной недостаточностью клеточного и гуморального звеньев иммунитета с явлениями вторичного иммунодефицита и т. д.
Осложнения
Наиболее типичные осложнения брюшного тифа – кишечное кровотечение и перфорация кишечника. В результате заязвления стенок дистального отдела тонкой кишки возникает кишечное кровотечение. Как правило, оно начинается у детей старшего возраста на третей неделе от начала заболевания. Обильное кровотечение приводит к появлению общей слабости, головокружений, бледности. Температура может опуститься ниже нормальной.
На 2-4 неделе от начала брюшного тифа может возникнуть перфорация кишечника. Она знаменуется появлением некроза пейеровых бляшек и образованием глубоких язв. Из-за перфорации кишечника развивается диффузный или местный перитонит. Перфорация проявляется такими симптомами:
- Боль в животе (резкая)
- Рвота неоднократная
- Ухудшение общего состояния ребенка
- Симптомы «острого живота».
Гораздо реже встречаются такое осложнения брюшного тифа как инфекционно-аллергический миокардит, инфекционно-токсический шок по типу сосудистого коллапса, менингоэнцефалит, тромбофлебит, специфическая брюшнотифозная пневмония, инфекционный психоз, остеомиелит, пиелит.
Диагностика Брюшного тифа у детей:
Показательными факторами при диагностике брюшного тифа являются:
- длительная лихорадка
- головная боль
- типичные изменения языка
- нарастающая интоксикация с развитием тифозного статуса
- гепатоелленомегалия
- появления метеоризма
- появление розеолезной сыпи
- изменения в периферической крови.
С помощью лабораторных методов в биоматериале ведут поиски возбудителя, а в крови ребенка – специфические антитела. Возбудитель можно обнаружить в крови, испражнениях, моче, желчи, спинномозговой жидкости, костном мозге, гное, розеолах, экссудате.
С помощью серологических методов ищут в крови больного специфические антитела, а в биосубстрате – антигены. Эти методы применяют, начиная с 4-5 суток заболевания, если позже, то на 2-3-й неделе. При оценке серологических реакций важно учитывать, что нарастание титров специфических О-антител свидетельствует об остром инфекционном процессе, а наличие только Н- или Vi-антител — о перенесенном ранее брюшном тифе или бактерионосительстве.
Сейчас наиболее актуально для серологической диагностики бактерионосительства и вакцинальных реакций раздельное определение специфических антител, относящихся к TgM и IgG в ИФА.
Брюшной тиф по своим проявлениям похож на некоторые болезни, а потому нужна его дифференциация с такими заболеваниями:
- паратифы
- тифоподобная форма сальмонеллеза
- лимфогранулематоз
- инфекционный мононуклеоз
- малярия.
Стоит отметить, что в начале проявления брюшной тиф у ребенка похож на грипп, энтеровирусную инфекцию и острые кишечные инфекции другой этиологии.
Лечение Брюшного тифа у детей:
Больных брюшным тифом обязательно госпитализируют. Пока длится период лихорадки, необходимо соблюдать постельный режим. За полостью рта и кожным покровом нужно ухаживать как можно тщательнее. В рационе должны быть все необходимые элементы и витамины. Не рекомендуют вводить в рацион грубую клетчатку в большом количестве, острые продукты, цельное молоко, картофель. Эти продукты могут привести к усилению энтерита.
На обычный рацион больного переводят на 15—20-й день после нормализации температуры. При диарейном синдроме диета базируется на тех же правилах, что и при иных острых кишечных заболеваниях инфекционной природы.
Токсикоз и эксикоз лечат с помощью оральной регидратации. При тяжелом обезвоживании врачи назначают регидратационную инфузионную терапию в сочетании с дезинтоксикационным и посиндромным лечением.
Необходима этиотропная терапия – левомицетин или сукцинат левомицетина. Прием левомицетина продолжается, пока не спадет температура, а также 7-10 дней после ее нормализации. Если данный препарат оказался неэффективным, врач может перевести больного на бактрим, ампициллин, лидаприм.
Для лечения тяжелых форм брюшного тифа нужна посиндромная терапия, а для дезинтоксикации и нормализации обменных процессов, улучшения реологических свойств крови — инфузионная терапия и симптоматическое лечение. Для снижения жара применяют ибупрофен, который оказывает антипиритическимй, обезболивающий и противовоспалительный эффекты.
Энтеросорбционная терапия необходима всем больным, она проводится такими препаратами как энтеродез, энтеросгель или смекта.
Профилактика Брюшного тифа у детей:
Следует соблюдать санитарно-гигиенические требования: строительство канализации, правильное водоснабжение, строгое соблюдение технологии заготовки, перевозки и сбыта пищевых продуктов, особенно тех, которые не нужно жарить или варить перед употреблением в пищу.
Чтобы предупредить распространение заболевания, следует как можно раньше выявлять и изолировать больных. Те, кто перенес брюшной тиф, должны находиться под диспансерным наблюдением и лабораторными обследованиями.
Для лечения и профилактики хронического сальмопеллезного бактерионосительства можно применять иммуномодулируюшую терапию полиоксидонием внутримышечно № 10— 15 в дозах в соответствии с инструкцией.
В очагах инфекции обычно проводят заключительную и текущую дезинфекцию. В качестве средств экстренной профилактики в очагах брюшного тифа применяют брюшнотифозный бактериофаг.
Активная иммунизация проводится по эпидемиологическим показаниям и только у детей старше 7 лет. Сейчас для иммунопрофилактики брюшного тифа применяют однократное подкожное введение химической сорбированной брюшнотифозной моновакцины в дозе 1 мл или брюшнотифозной вакцины, обогащенной Vi-антигеном.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
