Аллергический конъюнктивит у детей
Аллергический конъюнктивит – аллергическое воспаление конъюнктивы глаз, которое вызвано причинным аллергеном и проявляется гиперемией век, зудом и слезоточением.
Виды конъюнктивита у детей:
- острый атопический
- острый неуточненный
- хронический
- неуточненный
- другие виды острых конъюнктивитов
Распространенность
15% населения (взрослыз и детей) страдает конъюнктивитами аллергической природы. Потому это заболевания считается важной проблемой в офтальмологии. Аллергический конъюнктивит по сути это проявление аллергической болезни. От 80 до 90 аллергиков из 100 имеют поражение глаз. Часто данное заболевания возникает у детей при подтвержденной гиперчувствительности к пыльце.
Принято считать, что аллергия у ребенка будет в половине случаев, если папа и мама его страдают от аллергии. ¼ детей, у которых либо папа либо мама больны аллергией, также страдают данным заболеванием.
Что провоцирует / Причины Аллергического конъюнктивита у детей:
Конъюнктивит возникает при повышенной, генетически заложенной чувствительности организма к какому-либо аллергену.
Патогенез (что происходит?) во время Аллергического конъюнктивита у детей:
Аллергии у детей в научной литературе называются также реакциями гиперчувствительности. Они бывают таких видов:
- немедленные (реакция проявляется через 30 минут и менее после воздействия на организм аллергена);
- замедленные (реакция проявляется только спустя сутки, двое суток и более после контакта организма с тем или иным аллергеном).
При немедленной реакции в конъюнктиву выбрасываются биологически активные медиатры из гранул тучных клеток. Тучные клетки конъюнктивы – источник всего спектра медиаторов аллергии. Реакция возникает от взаимодействия аллергена (к примеру, пыльцы) с аллергическими антителами (из класса IgE). Данные антитела производятся В-клетками.
Когда аллерген снова попадает на конъюнктиву, возникает IgE-зависимая активация тучных клеток, которая приводит к выбросу медиаторов воспаления: гистамина, триптазы, брадикинина, простагландинов, лейкотриенов и проч. Медиаторы при выделении вызывают у ребенка слезотечение, светобоязнь, зуд век, гиперемию и отек слизистой оболочки глаза.
В аллергической реакции замедленного типа важную роль играют метаболиты арахидоновой кислоты и, предположительно, фактор активации тромбоцитов.
Симптомы Аллергического конъюнктивита у детей:
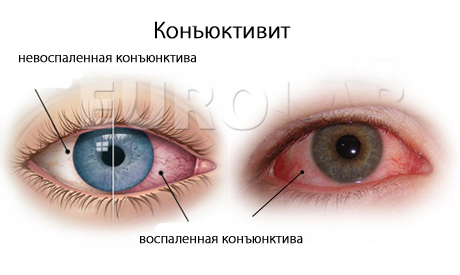
1. Зуд глаз
2. Сильное жжение в глазах
3. Отек и покраснение конъюнктивы
4. Водянистое, жидкое отделяемое в большом количестве (при сезонных и круглогодичных конъюнктивитах у детей)
5. Глазное яблоко может выглядеть припухшим
6. Ухудшение зрения (в некоторых случаях)
7. Насморк (в большинстве случаев)
8. Густые, похожие на слизь выделения из глаз (при весеннем конъюнктивите)
9. Болезненные язвы (при весеннем конъюнктивите)
10. Стойкое снижение зрения (при весеннем конъюнктивите)
В большинстве случаев симптомы проявляются на обоих глазах, но иногда один глаз может быть менее поражен, чем второй.
Диагностика Аллергического конъюнктивита у детей:
В части случаев анамнез и симптомы четко указывают на аллергический конъюнктивит у детей. Но всё же часто для диагностики заболевания необходимы специфические аллергологические методы исследования. Врачи должны занести в анамнез, болели ли родители ребенка аллергией. Проводят элиминационную и экспозиционную пробы.
В офтальмологической практике применяются такие кожные тесты как прик-тест, аппликационная проба, скарификационно-аппликационная, скарификационная. В очень редких случаях берут на вооужение такие провокационные пробы как назальную, конъюнктивальную и подъязычную. Они допустимы только в периоде ремиссии заболевания. В острый период также не советуют проводить лабораторную аллергодиагностику. В некоторых случаях требуется выявление эозинофилов в соскобе с конъюнктивы.
Аллергические конъюнктивиты у ребенка бывают также:
- сезонными (обостряются в весеннее и летнее время года)
- круглогодичными (не зависят от сезона)
Причины сезонных и круглогодичных конъюнктивитов у детей
| Клиническое течение | Факторы-причины |
| Сезонный конъюнктивит, обычно острый | Пыльца деревьев, трав, сорняков, плесневых грибов |
| Круглоголичный конъюнктивит, обычно хронический | Лекарственные препараты и их консерванты, перхоть животных, домашняя пыль, пух, перо, косметические, бытовые средства, промышленные загрязнения, контактные линзы и средства по уходу за ними, пищевые аллергены (продукты, специи и пр.) |
Обязательные лабораторные исследования при подозрении на аллергический конъюнктивит:
1. Анализ крови единоразово (если выявлены изменения – повторяют раз в 10 дней)
2. Общий анализ мочи
3. RW, ВИЧ
4. Цитологическое исследование отделяемого из глаз
Дополнительными лабораторными методами считают вирусологическое исследование, бактериологическое исследование отделяемого из глаз, биохимическое исследование крови. При исследовании биохимии крови определяют содержание билирубина, АСТ, АЛТ, глюкозы и мочевины. Обязательное аллергологическое исследование это кожные тесты с атопическими. Иногда дополнительно проводят аллергологические иммунологическое обследования, определяя специфические IgE и общий сывороточный IgE.
Ребенка обязательно должен осмотреть аллерголог-иммунолог, окулист и отоларинголог.
Лечение Аллергического конъюнктивита у детей:
Лечение аллергического конъюнктивита начинается с назначения элиминационной, гипоаллергенной диеты. Нужно изменить образ жизни больного ребенка, учитывая причины аллергии.
В качестве медикаментозной терапии при острых аллергических тяжелых и среднетяжелых конъюнктивитах принимают антигистаминные препараты первого поколения. Выбирают, как правило, хифенадин, хлоропирамин (супрастин), клемастин. Их следует принимать в раза в день по 1 таблетке. Курс составляет 10-14 суток. Подходит также кетотифен, схема лечения та же, курс более длительный.
Иногда для лечения аллергического конъюнктивита у ребенка необходимы антигистаминные системные препараты второго поколения, к примеру, лоратадин, а также третьего поколения (фексофенадин). Их принимают по 1 таблетке в сутки, курс от 10 до 14 суток.
Также ребенку необходимо лечение глазными каплями – препаратами кромоглициевой кислоты. Кромогексал, хай-кром и оптикром капают 3-4 раза в день по 2 капли в глаз, курс лечения длительный.
Если ребенку диагностируют аллергический конъюнктивит тяжелого течения, лечение заключается в приеме топических глюкокортикостероидов. Подойдут офтан-дексаме-тазоновые капли, гидрокортизоновые глазные капли. Дозировка строго индивидуальна, по рекомендации доктора.
Прописывают также антигистаминные топические препараты, такие как левокабастин или азеластин. Их капают в глаз по 2 капли 2 раза в сутки.
В большинстве случаев детей лечат в амбулаторно-поликлинических условиях на протяжении от 10 до 14 суток. Ребенка могут поставить на диспансерное наблюдение у врача аллерголога-иммунолога.
Профилактика Аллергического конъюнктивита у детей:
Максимально изолировать ребенка от аллергенов, которые вызывают у него аллергическую реакцию.
Комментариев пока нет, поделитесь Вашим мнением - оно очень важно для нас.
